| Головна |
| «« | ЗМІСТ | »» |
|---|
Удари грудної клітки і переломи ребер. Найбільш часті види травми грудей - забої грудної клітини та переломи ребер. Основним клінічним проявом забитого місця грудної клітини є різної інтенсивності больовий синдром. Болі турбують в місці удару. Такий вид травми вимагає нетривалого лікарського спостереження постраждалого в амбулаторних умовах з обов'язковим виконанням рентгенівського обстеження грудної клітки у прямій проекції і лікування ненаркотичними аналгетиками протягом двох-трьох днів.
Переломи ребер - трохи більш важкий вид ушкоджень грудної клітини. Зі збільшенням числа переломів ребер пропорційно зростає тяжкість травми. У осіб старшої вікової групи переломи ребер відбуваються набагато частіше, ніж у молодих пацієнтів, через крихкість кісток, пов'язаної з віком. розрізняють поодинокі (1-3 ребра) і множинні переломи ребер (більше трьох). односторонні переломи ребер, коли переломи знаходяться на одній стороні грудей, можуть супроводжуватися забоєм легкого, пневмо- або гемотораксом. двосторонні переломи ребер, як правило, протікають важче і нерідко ускладнюються дихальною недостатністю. Спочатку лікування і спостереження хворих з двосторонніми переломами ребер, у яких розвинулася і прогресує дихальна недостатність, здійснюється в умовах реанімаційного відділення.
У тому випадку, коли перелом ребра відбувається в двох і більше місцях, говорять про подвійних переломах. Якщо подвійні переломи відбуваються відразу в декількох сусідніх ребрах (трьох і більше), то може виникнути реберний клапан з явищами парадоксального дихання, коли в момент вдиху ця ділянка ребер западає, істотно порушуючи біомеханіку дихання. В цьому випадку при вдиху відбувається западання грудини, що призводить до зменшення ефективності дихання і швидкого наростання дихальної недостатності.
При вкрай важких видах переломів ребер, коли відбувається множинне пошкодження ребер з обох сторін, виникає стан, який називається «нестабільної грудною кліткою» {Flail chest). Лікування цієї категорії постраждалих, як правило, здійснюється шляхом продовженої штучної вентиляції легенів (протягом трьох тижнів) і іменується внутрішньої, або пневматичної, стабілізацією грудної клітини - на відміну від зовнішньої стабілізації кісткового каркаса грудної клітини різними методами (накістковий пластини, чрескостний або екстрамедулярних остеосинтез та ін.).
Основний метод лікування неускладнених переломів ребер - анестезія місць переломів введенням розчинів місцевих анестетиків в область перелому, що доповнюється анальгетиками, що вводяться парентерально в міру необхідності. У разі односторонніх множинних переломів ребер ефективними виявляються різні види регіонарних анестезій, наприклад паравертебральная, перидуральная, вагосимпатична і ін. В деяких випадках сприятливий результат отримують при постановці катетера в товщу сакроспіналиюй м'язи, через яку проходять міжреберні нерви, що іннервують зону пошкоджених ребер, з періодичним введенням через нього місцевого анестетика.
Якщо травми грудей з переломами ребер супроводжуються пневмо- або гемотораксом, то виконують дренування плевральної порожнини по Бюлау одним або двома дренажами в типових місцях.
Лікування хворих з переломами ребер має бути доповнене методами профілактики легеневих ускладнень - постурального дренування, раннього вставання, різних видів дихальної терапії, фізіотерапевтичного лікування, лікувальної і дихальної гімнастики. У осіб похилого віку нерідко призначається короткий курс антибіотиків широкого спектру дії з метою профілактики легеневих ускладнень.
Відкриті травми (проникаючі поранення). Проникаючі поранення можуть являти собою комплекс складних діагностичних і лікувальних завдань. Рана може перебувати в прекардиальной, торакоабдомінальної областях, в області живота, в бічних і задніх відділах тулуба або тазу. Ступінь гемодинамичної стабільності визначає первинний алгоритм дій.
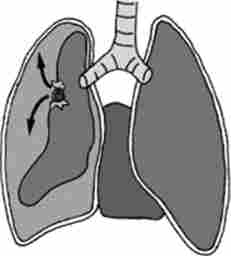
Мал. 25.2. пневмоторакс (схема ^
Пневмоторакс. Пневмоторакс - скупчення повітря в плевральній порожнині, що веде до спадання тканини легені, зміщення середостіння в здорову сторону, здавлення кровоносних судин середостіння, опущення купола діафрагми, що в кінцевому підсумку викликає розлад функції дихання і кровообігу (рис. 25.2).
Причини пневмотораксу різноманітні. Він може виникати не тільки в результаті травм, але і при різних захворюваннях легкого.
Важливо пам'ятати, що це життєво небезпечних ускладнення, що вимагає від лікаря прийняття правильного та швидкого рішення щодо його усунення.
Травматичний пневмоторакс, що виникає в результаті закритих (без пошкодження цілісності шкірних покривів) або відкритих (вогнепальних, ножових) травм грудної клітки, що ведуть до розриву легені, може бути закритим, відкритим і напруженим.
напружений, або клапанний, пневмоторакс особливо небезпечний, так як нагнітання повітря, подібно клапану, в плевральну порожнину з пошкодженої паренхіми легкого призводить до підвищення всередині грудного тиску в найкоротші терміни і здавлення порожнистих вен, в результаті чого приплив крові в камери серця зменшується, страждає ефективна робота серця і може настати швидка смерть потерпілого від гіпоксемії і зупинки серця. Це особливо важливо мати на увазі в разі загальної анестезії з ендотрахеальним наркозом у потерпілого, якому належить операція але усунення тих чи інших пошкоджень. В цьому випадку дренування плевральної порожнини здійснюється заздалегідь, т. Е. Безпосередньо перед вводиться наркозом.
при закритому пневмоторакс повідомлення порожнини плеври з навколишнім середовищем не відбувається і обсяг потрапив в плевральну порожнину повітря не збільшується. Клінічно він має найлегше протягом, незначна кількість повітря може розсмоктуватися самостійно, але в умовах травми переважно виконати торакоцентез, ввести дренажну трубку в другому міжребер'ї по среднеключичной лінії і підключити її до системи підводного дренування по Бюлау. На дистальний кінець дренажної трубки встановлюють клапан з перчаточной гуми і кінець трубки занурюють в рідину на глибину 5-6 см.
Відкритий пневмоторакс характеризується наявністю дефекту в стінці грудної клітини, через який відбувається вільне повідомлення порожнини плеври з зовнішнім середовищем. При вдиху повітря надходить в плевральну порожнину, а при видиху виходить через дефект вісцеральної плеври. Тиск в плевральній порожнині стає рівним атмосферному, що призводить до колапсу легкого і виключення його з дихання. У цьому випадку на етапі швидкої допомоги накладається так звана окклюзионная пов'язка, а в клініці дефект тканин усувається хірургічним шляхом при первинної хірургічної обробки рани.
Клінічна картина. Виразність симптомів пневмотораксу залежить від причини захворювання і ступеня здавлення легені.
Пацієнт з відкритим пневмотораксом приймає вимушене положення, лежачи на пошкодженій стороні і щільно затискаючи рану. Повітря засмоктується в рану з шумом, з рани виділяється піниста кров з домішкою повітря, екскурсія грудної клітини асиметрична (уражена сторона відстає при диханні).
При пневмотораксі з'являється колючий біль на стороні ушкодження, часто іррадіює в руку, шию, за грудину. Біль посилюється при кашлі, диханні, русі. Нерідко біль викликає у пацієнта панічний страх смерті, виражене занепокоєння, рухове збудження. Больовий синдром при пневмотораксі супроводжується задишкою, ступінь вираженості якої залежить від обсягу спадання легені (від прискореного дихання до вираженої дихальної недостатності). З'являється блідість або ціаноз особи, іноді - сухий кашель.
Через кілька годин інтенсивність болю і задишки слабшає: біль турбує в момент глибокого вдиху, задишка проявляється при фізичному зусиллі. Можливий розвиток підшкірної або медіастинальної емфіземи - вихід повітря в підшкірну клітковину обличчя, шиї, грудної клітки або середостіння, що супроводжується здуттям і характерним хрускотом при пальпації. Аускультативно на стороні пневмотораксу дихання ослаблене або не вислуховується. Виразні клінічні ознаки пневмотораксу визначаються при спадении легкого більш ніж на 30-40%.
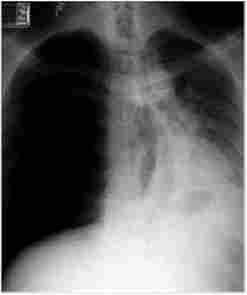
Мал. 253. Рентгенівське зображення правостороннього напруженого пневмотораксу
Діагностика. Вже при огляді пацієнта виявляються характерні ознаки пневмотораксу: пацієнт приймає вимушене сидяче положення; шкірні покриви покриті холодним потом, задишка, ціаноз; є розширення міжреберних проміжків і грудної клітини, обмеження екскурсії грудної клітки на ураженій стороні; зниження артеріального тиску, тахікардія, зміщення меж серця в здорову сторону; поява коробкового перкуторного звуку над ділянкою ураження, збільшення обсягу геміторакса.
Остаточне підтвердження діагнозу відбувається після проведення рентгенівського дослідження грудної клітки (рис. 25.3).
При рентгенографії легень на боці пневмотораксу визначається зона просвітлення, позбавлена легеневого малюнка на периферії і відокремлена чіткою межею від спавшегося легкого; зміщення органів середостіння в здорову сторону, а купола діафрагми - донизу; розширення геміторакса, девіація трахеї в бік здорової легені. Якщо при проведенні діагностичної плевральної пункції отримують повітря, то відповідно до цієї ознаки і виявленими при фізикальному обстеженні симптомами діагноз пневмотораксу стає переконливим.
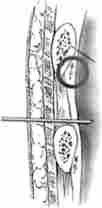
Мал. 25-4. Схема виконання плевральної пункції
Лікування. При наявності клапанного і закритого пневмотораксу необхідно термінове проведення плевральної пункції для усунення зміщення органів середостіння або виконання торакоцентеза і встановлення дренажу плевральної порожнини по Бюлау з подальшою пасивної аспірацією повітря або активною аспірацією за допомогою електровакуумного апарату (електровідсмоктувача). Орієнтиром для безпечного торакоцентеза або пункції плевральної порожнини служить Среднеключичной лінія (рис. 25.4).
Лікування відкритого пневмотораксу починається з його перекладу в закритий шляхом ушивання дефекту і припинення надходження повітря в порожнину плеври. Надалі проводяться ті ж заходи, що і при закритому пневмотораксі.
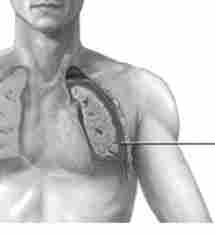
Мал. 25.5. гемоторакс
Гемоторакс. Гемоторакс - скупчення крові в плевральній порожнині (рис. 25.5). Причина травматичного гемоторакса - закрита або відкрита травма грудної клітини з пошкодженням міжреберних і внутрішньої грудної артерій, органів грудної порожнини (легень, серця, діафрагми).
У вітчизняній клінічній практиці виділяють наступні види гемоторакса: малий - коли кров скупчується в межах реберно-діафрагмального синуса в обсязі приблизно 250-300 мл; середній - обсяг витягується з плевральної порожнини крові сягає 1000 мл; великий - обсяг кровопо- тери досягає 1500 мл; тотальний гемоторакс - весь геміторакса заповнений кров'ю.
Клінічна картина гемотораксу залежить від інтенсивності внутрішньої кровотечі і ступеня здавлення середостіння. Малий гемоторакс об'ємом до 200 мл зазвичай розпізнається при рентгенівському дослідженні грудної клітини та виконанні плевральної пункції. При рентгенівському дослідженні зазвичай виявляється згладжування переднього плеврального синуса. При наявності пневмогемоторакса на рентгенограмі з'являється рівень рідини в межах синуса плеври.
При середньому гемотораксе відзначаються кашель, задишка, біль у грудях, блідість, відставання в акті дихання грудної клітки з ураженого боку, ослаблення дихання і притуплення перкуторного звуку. На рентгенограмі грудної клітини виявляється затінення геміторакса на рівні кута лопатки по лінії Соколова - Дамуазо, іноді з горизонтальним рівнем при наявності повітря в плевральній порожнині. У важких випадках превалюють ознаки гострої крововтрати: слабкість, блідість шкіри і слизових, тахікардія, задишка, падіння артеріального тиску, занепокоєння, біль в грудях, ціаноз шкіри, вибухне міжреберних проміжків, кашель, іноді з кровио, утруднення дихання, притуплення перкуторного звуку, помітне відставання в акті дихання грудної клітки, неркуторно визначається тупий звук, дихання не прослуховується.
Діагноз гемоторакса підтверджується даними фізикального обстеження, рентгенографией грудної клітини, плевральної пункції і торакоскопія. При стабільному стані потерпілого тактика лікування визначається швидкістю надходження крові з плевральної порожнини по закінченню її дренування і здатністю надходить по дренажу крові до згортання. Для цього в останньому випадку проводять пробу Руві- Луа - Грегуара. Якщо кров, зібрана в пробірку, згортається, то его ознака триваючого кровотечі, якщо немає - кровотеча зупинилася. У разі швидкого надходження крові по дренажу і освіти в ній згустків не слід зволікати з ухваленням рішення про операцію. Стабільність гемодинаміки потерпілого може бути порушена дуже швидко, і тоді наступні дії лікаря будуть проводитися в умовах дефіциту часу, т. Е. В поспіху.
Травма серця. Травма може викликати ураження серця шляхом прямих і непрямих (Вторинних) механізмів. Пошкодження серця, викликане тупим або проникаючим зброєю, ятрогенним впливом при серцевому масажі або неналежним способом виконаним інструментальним посібником - це механізм прямого пошкодження міокарда. Більш складними і набагато більш важливими виявляються вторинні порушення (травми) серцево-судинної системи, викликані метаболічним інсультом. Вони включають в себе як прості електролітні порушення, часто виявляються в відділенні реанімації, гак і важкі для розшифровки загадкові ефекти гуморальних медіаторів на міокард. Незалежно від природи травми серцеві ускладнення мають глибокий вплив на результат лікування потерпілого.
Клінічне значення закритих травм серця пов'язують з можливими його наслідками у вигляді аритмії серця, пошкодження або відриву клапанів, тром- боемоліі і серцевої недостатності. Пізні ускладнення включають виникнення аневризм шлуночків серця і хронічного слипчивого перикардиту, тромбозу коронарних артерій і формування їх фістул.
Непроникаючі травми серця приблизно в 10% випадків можуть викликати розриви клапанів, особливо у пацієнтів з їх патологічними змінами. Найчастіше пошкоджується аортальний клапан, потім мітральний і рідше тристулковий.
Поява нового грубого систолічного шуму мітральної регургітації пов'язують з пошкодженням папілярних м'язів і сухожильних хорд, а новий «музичний» шум може вказувати на пошкодження клапанів. Важка лівошлуночкова недостатність може бути наслідком цих пошкоджень і виступає свідченням для виконання ранньої операції.
Розрив серця при закритій травмі зазвичай виявляється результатом важкої травми грудей при високошвидкісний автомобільної аварії і рідше при падінні з висоти. Принципи лікування закритих розривів серця такі ж, як і при проникаючих пораненнях (див. Нижче). Рекомендується перед вступним наркозом виконувати під місцевою анестезією первинну декомпресію перикарда шляхом резекції мечоподібного відростка грудини з формуванням перикардиального вікна. Ця методика дозволяє уникнути шкідливих ефектів вазодилатації, викликаної загальними анестетиками у пацієнтів з нестабільною гемодинамікою при тампонаді серця.
В післяопераційному лікуванні постраждалих з ушкодженнями серця необхідно звертати увагу на такі ускладнення, як дефект перегородки, порушення руху перегородки і стінок серця і порушення провідності. Смертність при цих пошкодженнях серця залишається високою і досягає 75%.
Ятрогенні пошкодження серця при закритому масажі серця відбуваються нечасто. Точне число таких пошкоджень не може бути встановлено, так як смерть потерпілого може бути викликана первинної травмою, що викликала зупинку серця. Про розривах лівого і правого шлуночків, гострої трикуспидальной регургі- тації при розриві папілярної м'язи і пошкодженнях передсердя і аорти повідомлялося як про ускладнення зовнішнього масажу серця. Інший нечастий механізм ятрогенних ушкоджень - міграція залишених центральних і внутрікардіаль- них катетерів, проводів стимуляторів і катетерів легеневої артерії.
З ростом числа злочинів у великих містах зростає кількість вогнепальних і ножових поранень. Отже, збільшується число проникаючих поранень серця з тампонадою перикарда і кровотечею. Більшість постраждалих надходять з гіпотензією. Значне число постраждалих, які померли при транспортуванні і доставці в стаціонар, потребували торакотомии і усунення тампонади.
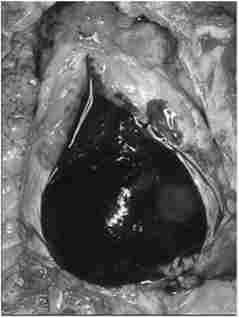
Розпізнавання тампонади серця (рис. 25.6; 25.7 на кольоровій вкладці) необхідно для попередження зупинки серця і смерті від неустраненной тампонади.
Наявність проникаючої рани в прекардиальной області, нестабільність гемодинаміки будь-якого ступеня тяжкості повинні викликати підозру на поранення серця незалежно від того, підвищено чи центральний венозний тиск. Додаткові методи дослідження: рентгенографія грудної клітки (розширення тіні середостіння), ехогафія серця (наявність рідини (крові) в перикарді). Надмірна залежність від результатів перикардіоцентезу може ввести в оману. Крім того, перикардиоцентез може викликати пошкодження шлуночка серця або коронар- ^ис- 25.6. тампонада ної артерії у випадках неналежного його виконання. перикарда
Субксіфоідальний фенестрація перикарда (формування перикардиального вікна) - цінна процедура, коли виконується в операційній в умовах загальної анестезії, для діагностики або виключення гемоперикарда. При цьому виявляють або гемоперикард при проникаюче поранення перикарда абонепроникаюче поранення міокарда, або затримку з встановленням діагнозу до операції.
Показання до торакотомії. Торакотомія, виконувана при важкій травмі грудей і живота, - останній відчайдушний крок для порятунку постраждалого. Зазвичай вона виконується в умовах екстреної операційної, але може бути виконана також у палаті реанімації, в протишокової палаті, в відділенні екстреної медичної допомоги при приймальних відділеннях лікарень і навіть в машині швидкої допомоги.
Рішення про виконання екстреної торакотомії визначається наявністю ознак життя потерпілого, механізмом і місцем травми. Збільшення числа тих, що вижили після екстреної торакотомії чітко корелює з наявністю ознак життя перед операцією (реакція зіниць на світло, наявність спонтанного дихання і пульсу на сонної артерії, відчутне при вимірюванні артеріальний тиск (АТ) та інші ознаки серцевої активності).
Під час екстреної торакотомії можуть бути вжиті заходи щодо усунення пошкоджень, наприклад накладення швів на рани легкого і серця. Виживання постраждалих при закритій травмі грудей значно нижче, ніж при проникаючих пораненнях грудей, з-за важкого удару серця, розриву серця або аорти. Тому багато фахівців вважають спробу реанімаційної торакотомии у постраждалих із закритою травмою серця марною. Колото-різані рани грудей пов'язані з більш високою ймовірністю успіху, ніж вогнепальні, через великого характеру пошкодження тканин кулею. На збільшення виживаності впливають також більш високий артеріальний тиск під час вступу, збільшення частоти дихання, більш високі бали за шкалою коми Глазго.
Екстрена торакотомія при проникаючих пораненнях грудей показана при наступних умовах: ознаки серцевої діяльності (на догоспітальному етапі або при прибутті в стаціонар), відсутність реакції кровообігу при гіпотензії (систолічний артеріальний тиск < 70 мм рт. ст.), незважаючи на енергійні реанімаційні заходи; швидке одномоментне надходження крові з плевральної порожнини по дренажній трубці (більше 1500 мл), наявність рани в прекардиальной області грудей і зупинка серцевої діяльності при прибутті постраждалого в стаціонар, глибока гіпотензія (АТ < 70 мм рт. ст.) у пацієнта з раною тулуба, що знаходиться в несвідомому стані і при відсутності доступу в операційний зал з тих чи інших причин.
Відносними показаннями для екстреної торакотомії вважаються:
Таким чином, рішення про виконання екстреної торакотомії має прийматися індивідуально в кожному випадку.