| Головна |
| «« | ЗМІСТ |
|---|
У початковій стадії розвитку портальної гіпертензії можливо симптоматичне лікування. Для хворих з варикозно-розширеними венами стравоходу і шлунка, гиперспленизмом або транзиторним асцитом найбільш ефективним виявляється оперативне лікування.
Лікування і профілактика кровотеч з варикозно-розширених вен стравоходу і шлунка. При надходженні в стаціонар пацієнтів з клінічною картиною тяжкої кровотечі слід помістити в палату інтенсивної терапії. Основні завдання лікувальної тактики:
При лікуванні кровотеч з варикозно-розширених вен стравоходу і шлунка рекомендується:
При комплексному лікуванні кровотеч з варикозно-розширених вен стравоходу обов'язково проведення повноцінної гемостатичної терапії, яка повинна включати лікарські препарати - активатори утворення тромбопластину (етамзілат натрію, дицинон), інгібітори фібринолізу (транексамова кислота, амбен), а у випадках важких порушень коагуляційного потенціалу - активатори факторів згортання (протромплекс, новосевен).
Після заповнення об'єму циркулюючої рідини крісталлоід- ними розчинами основу інфузійної терапії складають колоїдні плазмозамінники і свіжозаморожена плазма. Корекція анемії здійснюється трансфузией ерітроконцентрата або відмитих еритроцитів. Одночасно з інфузійно-трансфузійної терапією всім хворим для встановлення джерела кровотечі виконується термінова ФЕГДС.
Діагностична ФЕГДС виконується всім хворим для встановлення джерела кровотечі. Важливим моментом діагностики виступає визначення джерела кровотечі при наявності у хворого варикозного розширення вен стравоходу і розмежування стравохідного і шлункового кровотеч, якщо точно локалізувати джерело не вдалося.
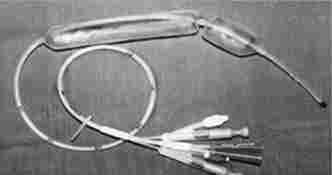
Мал. 17.7. Зонд-обтуратор Сенгстакена - Блейкмора
До моменту надходження в стаціонар у 30-40% хворих піщеводножелудочние кровотечі самостійно зупиняються. У таких випадках нерідко вдається побачити дефект слизової оболонки над варикозної веною, закритий фібрин пробкою або згустком крові. Подібна картина вказує на вкрай високий ризик рецидиву кровотечі, тому для досягнення остаточного гемостазу і профілактики рецидиву геморагії рекомендується застосувати одну з ендоскопічних методик: склеро- терапію або лігування варикозно-розширених вен стравоходу. При неможливості або неефективності ендоскопічного лікування зупинку кровотечі виробляють за допомогою зонда-обтуратора Сенгстакена - Блейкмора (рис. 17.7).
Ефективність останнього становить 80-90%. Однак цей захід повинен розглядатися як тимчасова, так як в наступні дні рецидиви кровотечі розвиваються у 50% хворих.
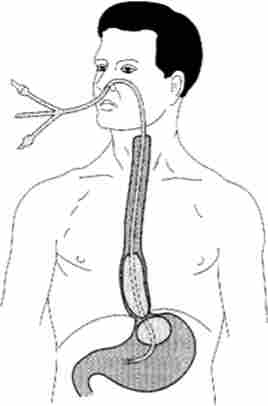
Мал. 17.8. Схема розташування зонда-обтуратора Сенгстакена - Блейкмора
Четирехпросветний зонд з двома балонами встановлюють в шлунок через ніс (рис. 17.8).
Після заповнення шлункового балона 60-100 см3 повітря зонд необхідно підтягнути до відчуття опору і надійно зафіксувати перед носовою ходом. Ковтальні руху, здійснювані хворим у зв'язку з наявністю стороннього предмета, викликають зміщення зонда в напрямку шлунка. Кращим способом фіксації служить створення валика з лейкопластиру на зонді безпосередньо перед носовою ходом і що фіксує бинтовою пов'язки з обв'язування навколо голови.
У ряді випадків правильна фіксація зонда з роздутим шлунковим балоном вже достатня для зупинки кровотечі.
Стравохідний балон роздувають рідко і тільки в тому випадку, якщо триває відрижка кров'ю.
Повітря в стравохідний балон вводять невеликими порціями, спочатку 60 см3, в подальшому - по 10-15 см3 з інтервалом в 3-5 хв. Дотримання цих умов необхідно для того, щоб дати можливість органам середостіння адаптуватися до їх зміщення роздутим балоном. Загальна кількість повітря, що нагнітається в пищеводном балоні доводять зазвичай до 80-100 см3 в залежності від вираженості дилатації стравоходу і переносимості пацієнтом тиску балона на середостіння. Якщо кровотеча не припиняється, стравохідний балон необхідно заповнити 80-150 см3 повітря в залежності від відчуттів хворого. Тампонаду стравоходу доцільно використовувати одночасно з вазоактивними препаратами, що знижують тиск в портальній системі (вазонрессін, терлі- прессін, сандостатин, октрсотід). Шлунок промивають до чистої води. Балони кожні 8-10 год послаблюють для відновлення мікроциркуляції в стравоході, а при відновленні кровотечі знову наповнюють.
Діагностична та лікувальна тактика при кровотечі з варикозних вен шлунка дещо відрізняється. Внаслідок утворення великої згустка не завжди вдається чітко побачити джерело кровотечі. Тому при наявності великої кількості крові шлунок повинен бути відмитий за допомогою зонда. Можливі спроби обробки джерела кровотечі розчином капрофера або склеротерапія. Ефективність таких процедур невисока. Лігування вен в зоні стравохідно-шлункового переходу з боку шлунка в третині випадків призводить до зупинки кровотечі. При неможливості контролювати шлункову кровотечу використанням зонда-обтуратора Сенгстакена - Блейкмора і застосуванням медикаментозного лікування необхідно ставити питання про оперативне втручання.
Після зупинки кровотечі доцільно призначення гепатопро- текторов (есенціале, гептрал, актовегін, аскорбінова кислота). Придушення кислотно-пептичної фактора забезпечується Н2-гістаміно- блокаторами і блокаторами водневої помпи (квамател, омепразол, Ультоп, лосек, нексиум). Профілактику та купірування ДВС-синдрому здійснюють введенням свіжозамороженої плазми в поєднанні з інгібіторами протеаз (апротекс, контрикал, гордокс). З метою профілактики енцефалопатії при цирозі печінки необхідні швидка евакуація крові з кишечника за допомогою очисних клізм, проведення деконтамінації кишечника (альфа-нормікс) і призначення лактулози. При прогресуванні енцефалопатії показано використання препаратів орнітінового кислоти (геіа-Мерц, орніцетіл). Показано профілактичне застосування антибіотиків. У разі приєднання ниркової недостатності необхідно призначити діуретики і дофамін в ниркової дозі.
При неможливості зупинити шлункова кровотеча застосуванням зонда-обтуратора Сенгстакена - Блейкмора, ендоскопічних методів гемостазу і медикаментозного лікування необхідно ставити питання про оперативне втручання. Вибір методу операції залежить від форми портальної гіпертензії, ступеня крововтрати, функціонального стану печінки, наявності коагулопатии і порушень центральної гемодинаміки. Оперативне втручання протипоказане при розвитку анурії і печінкової коми.
Виконання термінового портокавального шунта можливо у хворих без ознак важкої печінкової декомпенсації (класу А і В) і критичної крововтрати. Пацієнтам з тяжкою печінковою недостатністю показані мінімальні оперативні втручання азіго-порталиюго роз'єднання або транс'югулярное портосистемного шунтування (TIPS). При неможливості виконання оперативного посібники в мінімальному обсязі з метою тривалого контролю кровотечі можливо застосування тимчасового стравохідного стента Дениші.
Серед численних модифікацій операцій азіго-портального роз'єднання найбільш ефективним втручанням за кордоном вважається операція М. Сугіура і С. Футагави. Її виконання вимагає одночасно трансторакального і трансабдоминального доступу і включає велику деваскулярізацію стравоходу з подальшим його перетином і зшиванням в нижній третині, снленектомію і іілоропластіку.
У Росії широке поширення, як найбільш проста технічно і нетривала за часом, отримала модифікована професором М. Д. Паціори операція Таннера. З торакального або абдомінального доступу виконують гастротомію, прошивають і перев'язують варикозно-розширені вени дистального відділу стравоходу і проксимального відділу шлунка. За зведеними даними, післяопераційна летальність при виконанні операцій такого типу за екстреними показаннями досягає 20-40%, в плановому порядку - 5-15%. Частота несприятливого результату залежить від ступеня печінкової декомпенсації. При субкомпенсірован- ном цирозі вона становить 15-25% і підвищується до 47-65% у хворих з декомпенсованою функцією печінки.
Одним з методів ендоваскулярного роз'єднання портокавальних колатералей виступає чрескожная чреспеченочная емболізація варикозно-розширених вен стравоходу і шлунка.
Необхідність в профілактичному лікуванні пацієнтів з варикозним розширенням вен стравоходу зумовлена високою летальністю при розвитку як першого, так і подальших рецидивів кровотеч. Основним показанням для проведення профілактичного лікування виступає наявність у хворого факторів ризику кровотечі. Найбільш надійно прогнозувати можливість кровотечі з варикозних вен стравоходу дозволяють ендоскопічні ознаки: великі синюшні вузли в стравоході, що відповідає III-IV ступеня варикозного розширення вен; ангіоектазіі і «червоні маркери» на слизовій стравоходу і шлунка; виражена атрофія слизової стравоходу над варикозними венами або езофагіт па тлі варикозних вен; важка портальна гастропатія; значне варикозне розширення вен шлунка.
Медикаментозна профілактика кровотечі з варикозно-розширених вен стравоходу в даний час є загальновизнаною і повинна застосовуватися практично у всіх пацієнтів з синдромом портальної гіпертензії. Бета-адреноблокатори (анаприлін, пропранолол, атенолол) найбільш широко використовуються для первинної профілактики кровотечі. Їх терапевтичний ефект обумовлений зниженням частоти серцевих скорочень і серцевого викиду, а також вазоконстрикцией судин внутрішніх органів, внаслідок чого закономірно знижуються печінковий кровотік і портальний тиск. Дозу препарату підбирають таким чином, щоб знизити частоту серцевих скорочень в спокої на 25%. Призначення p-адреноблокаторів дозволяє знизити частоту кровотеч на 30-40%. Нітропрепарати (ізокет, перлінганіт, нітрособід, нітрогліцерин) мають пряму веноділататорним ефектом. Збільшення ємності венозних судин сприяє перерозподілу кровотоку і зниження портального тиску. Нітрати призначаються в дозах, що не викликають значної гіпотонії, частіше в поєднанні з Р-адреноблокаторами.
Болес ефективними методами профілактики гастроезофагеальним геморрагий портального генезу виступають ендоскопічна склеротерапія і лігування вен стравоходу. Як склерозирующих коштів використовуються препарати різних груп: етоксісклерола (полідоканол), тромбовар, етаноламіноолеат, натрію морруат, етиловий спирт, гістоакріл. Можливі як інтравазального, так і паравазального способи введення склерозантов. Для досягнення стійкого ефекту повторні курси склеротсраііі здійснюють через 1-3 місяці протягом 1,5-2 років. Ускладнення діагностуються в 7-49% спостережень. Найбільш частими з них стають швидко проходять лихоманка, дисфагія і болі в грудній клітці. Рідше розвиваються некроз слизової стравоходу, медіастиніт, ерозивний езофагіт, рубцева деформація стравоходу, хронічна виразка стравоходу та ін.
Більш сучасним методом лікування варикозно-розширених вен стравоходу при портальній гіпертензії виступає ендоскопічне лігування. Даний метод дозволяє досить швидко ліквідувати великі варикозні стовбури і супроводжується меншою частотою ускладнень.
Для лігування варикозних вен застосовуються еластичні гумові кільця або синтетичні петлі. Варикозний вузол спочатку аспирируется в камеру спеціальної насадки на дистальному кінці ендоскопа. Потім гумове кільце скидається з насадки на підставу вузла, або петля затягується за допомогою спеціального ЛІГІР пристрою. Венозні стовбури вище місць накладення лігатур спадаються. Лігувати варикозні вузли тромбируются, а потім некротизируются.
Найбільш радикальним методом корекції портальної гіпертензії, особливо у пацієнтів з внепеченочной формою, служить портокавального шунтування. Основні цілі шунтуючих операцій: ефективна редукція підвищеного портального тиску з підтриманням адекватного генатонетального кровотоку і збереження прохідності шунта в віддаленому періоді. Купірування надлишкової гіпертензії в системі ворітної вени сприяє надійної профілактики кровотеч з варикозно-розширених вен стравоходу і шлунка, а підтримку портального кровотоку в печінці забезпечує низьку частоту ноетшунтовой енцефалопатії і перешкоджає прогресуванню печінкової недостатності.
Залежно від гемодинамічних властивостей виділяють три види портосистемних анастомозів: тотальні, селективні і парціальні.
При тотальному шунтування за допомогою прямих портокавальних анастомозів "кінець в бік» і «бік у бік» здійснюється відтік всієї портальної крові з ворітної вени, минаючи печінку, в нижню порожнисту вену (рис. 17.9). Незважаючи на високу ефективність в зупинці піщеводножелудочних кровотеч, тотальне шунтування призводить до прогресування печінкової недостатності внаслідок гіпоксії печінки. В даний час даний вид портокавальних анастомозів не застосовується.
Сучасні концепції портосистемного шунтування передбачають обмеження діаметра шунта або застосування селективного анастомозу.
Для парціального шунтування, що забезпечує частковий перехід крові із збереженням печінкового портального кровотоку, застосовуються різні конструкції // - анастомозів (мезентерікокавальний, спленоренальний) з діаметром трансплантата, що з'єднує вени, 8-10 мм (рис. 17.10). Як трансплантата використовуються аутів або синтетичний протез.
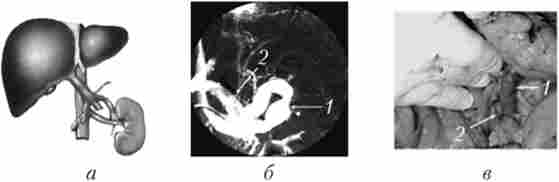
Мал. 17.9. Проксимальний спленоренальний анастомоз:
а - схема; б - ангіограма; в - интраоперационная фотографія; 1 - селезеночная вена; 2 - ліва ниркова вена
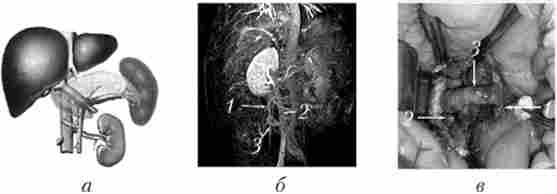
Мал. 17.10. Мезентерікокавальний // - анастомоз:
а - схема; б - магнітно-резонансна ангіограма; в - интраоперационная фотографія;
В даний час парціальні портокавальние шунти малого діаметра широко використовуються для профілактики і лікування кровотеч з варикозно-розширених вен стравоходу, здійснюючи дозовану декомпресію портальної системи і зберігаючи при цьому гепатопетальний кровотік.
Селективна декомпресія гастроезофагеальним вен здійснюється за допомогою дистального спленоренальний шунта (рис. 17.11). Така обмежена декомпресія венозних колатералей в області шлунка та нижньої третини стравоходу забезпечує, з одного боку, надійну профілактику рецидивів стравохідно-шлункових кровотеч, а з іншого - за рахунок збереження гепатопеталиюго кровотоку попереджає прогресування печінкової недостатності і розвиток поетшунтовой енцефалопатії в післяопераційному періоді.
У сучасній хірургічній гепатології дистальний спленоренальний анастомоз серед інших варіантів портосистемного шунтування стійко займає провідну позицію. Одне з важливих переваг дистального спленоренальний анастомозу полягає в тому, що він не підвищує легальність і не ускладнює виконання подальшої трансплантації печінки.
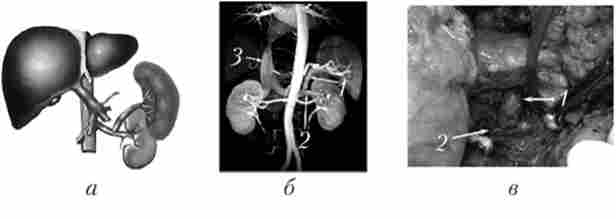
Мал. 17.11. Дистальний спленоренальний анастомоз:
а - схема; б - магнітно-резонансна ангіограма; в - интраоперационная фотографія;
1 - селезеночная вена; 2 - ліва ниркова вена; 3 - нижня порожниста вена
В останні десятиліття набув поширення малоінвазивний спосіб створення портокавального анастомозу - транс'югулярний портосистемного шунт (TIPS) (Рис. 17.12). Сутність оперативного втручання полягає в створенні внутрипеченочного каналу, що з'єднує одну з печінкових вен з лівого або правого вегвио ворітної вени.
Операцію виконують ендоваскулярної, доступом через внутрішню яремну вену. Для підтримки прохідності портопеченочного шунта застосовують каркасне пристрій - стент. В даний час доведено ефективність цієї методики в лікуванні і профілактиці кровотеч портального генезу. Крім того, в медичній літературі опубліковані дані про успішне її застосуванні у хворих рефрактерним асцитом, синдромом Бадда - Кіарі, а також при ускладненнях, що виникли після трансплантації печінки. Однак у міру накопичення досвіду початкове загальне визнання змінилося більш стриманим ставленням до TIPS. Одним з головних недоліків даного втручання виявляється швидкий розвиток оклюзії стента (50-90% протягом першого року спостереження), що вимагає регулярної ревізії і дилятации або переустановлення анастомозу. Обнадійливі результати були отримані після впровадження нітінолових стентів з іолітетрафторетіленовим покриттям, яке знижує ймовірність оклюзії шунта і, отже, порушення його функції. Іншим стримуючим чинником, що обмежує широке застосування TIPS, виступає висока частота пост- шунтовой енцефалопатії (30-55%).
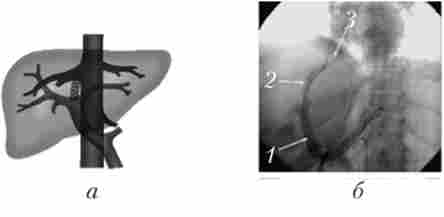
Мал. 17.12. Транс'югулярний внутрішньопечінковий портосистемного шунт:
а - схема; б - поворотна мезезентерікопортограмма;
Хірургічне лікування діуретікорезістентного асциту. Резистентний асцит при цирозі печінки констатується в тому випадку, якщо призначення низькосольової дієти (50 ммоль Na+ в добу) і інтенсивної діуретичної терапії (спіронолактон 400 мг / сут і фуросемід 160 мг / добу) протягом тижня не призводить до зменшення скупчення рідини в черевній порожнині.
Найбільш простим і безпечним методом лікування асциту виступає лікувальний парацентез. Фракційне видалення рідини з черевної порожнини (в межах 4-5 л / добу) вважається адекватним і має бути заповнене внутрішньовенним введенням 4-6 г альбуміну на 1 л видаленої рідини. Паралельно пацієнтові призначають пізкосолевую дієту і діуретики.
Більш ефективним лікувальним впливом при резистентном асците служить реинфузия асцитичної рідини. Внутрішньовенне фракційне введення асцитичної рідини усуває гіповолемію і має стимулюючий вплив на діурез. Для зменшення обсягу реінфузіруемой рідини і профілактики посттрансфузійних ускладнень застосовують ультрафільтрацію і сорбцію асцитичної рідини.
Зовнішнє і внутрішнє дренування грудної протоки сприяє усуненню асциту у хворих з недостатністю лімфовенозного соустя і лімфатичної гіпертензією. Внутрішнє дренування здійснюється накладенням лімфовенозного анастомозу між термінальним відділом грудної протоки і внутрішньої яремної веною.
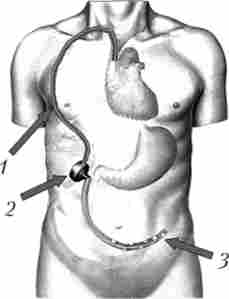
Мал. 17.13.
перітонеовенозного
шунтування:
1 - венозна магістраль; 2 - клапан; 3 - внутрибрюшная магістраль
Тривалий лікувальний ефект забезпечує перітонеовенозного шунтування (рис. 17.13). Сутність операції полягає в забезпеченні постійного надходження асцитичної рідини з черевної порожнини в кров'яне русло. Черевну порожнину дренують пластикової трубкою, яку з'єднують з реагує на підвищення тиску клапаном, розташованим екстраперітонеально в передній черевній стінці. Клапан з'єднується з силіконовою трубкою, яка проводиться підшкірно з живота на шию і далі через внутрішню яремну вену у верхню порожнисту вену.
Прогноз у хворих на цироз печінки з асцитом завжди несприятливий. У випадках, коли пацієнт включений в лист очікування трансплантації печінки, ефективним методом корекції портальної гіпертензії і діуретікорезістентного асциту виявляється виконання TIPS.