| Головна |
| «« | ЗМІСТ | »» |
|---|
Знання патології околощитовідних залоз (ОЩЖ) для всіх лікарів необхідно з двох причин. По-перше, до проявів первинного гіперпаратиреозу можуть ставитися виразкова хвороба шлунка, хронічний холецистит і панкреатит, сечокам'яна хвороба, переломи кісток та ін. По-друге, під час операцій на шиї вкрай необхідно зберігати цілісність ОЩЖ, так як їх травма може викликати необоротний гіпо - паратіреоз. У таких хворих розвивається (навіть при призначенні препаратів кальцію і вітаміну D) Гіпокальціємія, сполучена з розладом дихання та серцевої діяльності.
Околощітовідние залози - парні ендокринні органи, що розвиваються так само, як ЩЗ і тимус, з глоткової області ембріона. Чотири невеликі ОЩЖ розташовані по задній поверхні і під фасциальной капсулою ЩЗ. У 80-85% людей є чотири ОЩЖ. В інших 15-20% випадків можна зустріти від 3 до 12 залоз. Середня вага однієї залози - 40-70 мг.
верхні ОЩЖ зазвичай лежать на межі верхньої і середньої третин часткою ЩЗ по заднемедиальной поверхні і в Трахеопіщеводний борозні. Характерно їх розташування ззаду і з боків від поворотних гортанних нервів в тісному зв'язку зі ЩЗ. Іноді вони розташовуються безпосередньо в тканини ЩЗ. Особливості ембріогенезу визначають можливість ектопії ОЩЖ в тканину ЩЗ, під фасцію судинно-нервового пучка шиї, в заднє середостіння (через область Трахеопіщеводний борозни). Зачаток верхніх ОЩЖ утворюється з дорсальній частині четвертій пари зябрових кишень, яка також бере участь у розвитку тиреоїдної тканини, тому верхні ОЩЖ ще позначають як «щитовидні».
нижні ОЩЖ лежать всередині кола діаметром 3 см з центром в точці перетину верхньої межі норми і нижньої щитовидної артерії. Нижні ОЩЖ часто пов'язані з шийним сегментом тимуса (або лежать всередині нього), тому вони можуть бути розташовані в передневерхнем відділі середостіння і нижче. Нижні ОЩЖ розвиваються з вищого третього зябрового кишені. З цього ж зачатка формується вилочкова залоза, тому нижні ОЩЖ ще називають «тимичних» або паратімусом.
Відомі два варіанти ектопії нормальних і пухлинно-змінених ОЩЖ:
Якщо перший варіант характерний для великих аденом, що виходять з верхніх епітеліальних тілець, то другий типовий для нижньої пари ОЩЖ.
Ектопії нижніх ОЩЖ, протяжністю від кута нижньої щелепи до перикарда, обумовлені уповільненням або прискоренням міграції паратімуса. Частота високих ектопії, пов'язана з недостатньою міграцією зачатка, не перевищує 1-2%. Якщо ж відділення паратиреоидного зачатка від вилочкової залози затримується, нижні ОЩЖ можуть розташовуватися в передньому середостінні на різній глибині - в тканини тимуса, по задній його поверхні, в зв'язку з великими судинами середостіння. Таке аномально низьке розташування ОЩЖ через надмірну міграції в ході ембріонального розвитку спостерігається рідко - в 4-5% спостережень.
додаткові ОЩЖ утворюються при фрагментації фарингіт-трахеальпого тракту. Вони можуть знаходитися в навколишньому ЩЗ клітковині, в тіротімічної області, в товщі вилочкової залози. Ще більш незвичайні випадки аномального розташування ОЩЖ на рівні аортопульмонального вікна, в зоні каротидного синуса. відомо екстра-та інтракапсулярную розташування ОЩЖ. Якщо епітеліальне тільце знаходиться під фіброзною капсулою ЩЗ, воно позначається як інтракапсулярную, а якщо зовні від капсули - як екстракапсулярно. Ця анатомічна особливість має важливе хірургічне значення. Коли пухлина розвинулася з интракапсулярной ОЩЖ, вона залишається в межах тиреоїдної капсули і не зміщується. При збільшенні екстракапсулярно розташованого тільця останнє має тенденцію зростати і зміщуватися в бік найменшого опору. Так, екстракапсулярпие ОЩЖ з області щитоперстневидной зв'язки можуть опускатися в заднє середостіння, а епітеліальні тільця з тіротімічної зони спускаються за ключицю в переднє верхнє середостіння.
Зниження або відсутність функції ОЩЖ призводить до гіпопаратіре- ми Академії, гіпокальціємії, клінічні прояви яких носять назву гипопаратиреоз.
При відсутності клініки гипокальциемии ми говоримо про лабораторне або безсимптомному гипопаратиреозе. Хірургічне видалення ОЩЖ при операціях на ЩЗ - часта причина гипопаратиреоза, або лабораторного гипопаратиреоза. Це може відбуватися при тиреоїдектомії та (або) шийної лімфаденектомії з приводу раку або при недбалої препаровке ОЩЖ. Виділяють тимчасовий (транзитором) гипопаратиреоз після операції на шиї внаслідок ішемії, пошкодження або видалення ОЩЖ. Протягом декількох тижнів або місяців зазвичай настає одужання цих хворих. Ідіопатичний гипопаратиреоз зустрічається надзвичайно рідко і зазвичай діагностується в дитинстві. Він може бути сімейним, іноді поєднується з недостатністю надниркових залоз і кандидозом шкіри та слизових.
патогенетично дефіцит ПТГ (ПТГ) викликає гипокальциемию - основна ознака гипопаратиреоза, обумовлений зниженням всмоктування кальцію в кишечнику і реабсорбції його в ниркових канальцях. Крім того, зменшується нирковий кліренс фосфатів і виникає гіперфосфатемія. Розрізняють лабораторний (безсимптомний) і клінічний гипопаратиреоз. Перший не має клінічних проявів і виявляється тільки при лабораторних дослідженнях сироватки крові (рівнів кальцію і паратгормону). Другий проявляється і лабораторно, і клінічно - гіпокальціємія викликає гострі симптоми, пов'язані з підвищеним нервово-м'язової збудливістю. Крім того, можуть виникнути віддалені зміни в вигляді ектопічеського відкладення солей кальцію в різних частинах тіла (пахвовій, паховій областях, легенях, м'язах стегон).
При легкої гипокальциемии виникають м'язова стомлюваність, слабкість, оніміння і поколювання навколо рота, в кистях і стогонах - субклинична тетания. Виявляються позитивні симптоми Хвостека, Труссо, Вейса (при ноколачіваніі попереду зовнішнього слухового проходу, в місці виходу лицьового нерва виникає скорочення м'язів обличчя - симптом Хвостека; МРІ накладення джгута на область плеча через 2-3 хв спостерігаються судоми м'язів кисті - симптом Труссо (рука « акушера »); при поколачі- вання у зовнішнього краю очниці настає скорочення кругового м'яза повік і лобового м'яза - симптом Вейса).
явна тетанія проявляється сіпанням, судомами, спазмом м'язів пальців кистей і стоп. У важких випадках спостерігають стридор, судомні напади та розлад дихання. При дослідженні крові відзначається стійка гіпокальціємія і гіперфосфатемія.
Віддалені ефекти гипокальциемии: Зміни похідних ектодерми (атрофія, ламкість і нерівність нігтів); сухість та лущення шкіри; дефекти емалі і гіпоплазія зубів. Можлива кальцифікація базальних гангліїв, в деяких випадках в поєднанні з ознаками і симптомами паркінсонізму. Кальцифікація кришталика може призвести до катаракти.
Для лікування хворих гіпопаратиреозом застосовують препарати кальцію і вітаміну D. Кальцій призначають в три-чотири прийоми. Дозу можна легко збільшити або зменшити для регулювання рівня кальцію в плазмі крові. Можливе призначення кальцитріолу (1,25-дігідроксіхолекальці- ФЕРОЛІТ) - активної форми вітаміну D.
Терапія гострої гіпокальціємії, розвилася в ранньому післяопераційному періоді після резекції ЩЗ і викликає важкі симптоми тетанії, полягає у внутрішньовенному введенні препаратів кальцію. Глюконат (або хлорид) кальцію (10%) в дозі 1-2 г призначають внутрішньовенно протягом приблизно 10 хв з подальшим повільним вливанням ще одного грама глюконату (хлориду) кальцію протягом наступних 6-8 ч.
Профілактика післяопераційного гипопаратиреоза полягає в призначенні всім хворим, які перенесли субтотальную резекцію ЩЗ або тіреоідектомію, препаратів кальцію для корекції транзиторною лабораторної або клінічної гипокальциемии в перші 2-3 тижні післяопераційного періоду.
Гиперпаратиреоз - це захворювання, що характеризується гіперпродукцією паратгормону гіперплазованого або пухлинно-зміненими ОЩЖ. розрізняють:
Первинний гіпернаратіреоз (ПГПТ) - захворювання, що характеризується гіперпродукцією паратгормону гіперплазованого або опухолево- зміненими ОЩЖ. Причини, що зумовлюють розвиток гіперпараті- реоза: солітарна аденома (80-85%), множинні аденоми (2-3%), гіперплазія (10-15%), рак ОЩЖ (1-3%).
ПГПТ зустрічається з частотою 1: 1000 осіб; у жінок в 2-4 рази частіше, ніж у чоловіків. Це захворювання можна виявити у однієї жінки з 500 і у одного чоловіка з 2000 року в віці старше 40 років. Ризик захворіти ПГПТ протягом життя у кожної жінки становить 1%. Частіше страждають особи середнього віку (від 20 до 50 років). У дітей, підлітків і літніх ПГПТ діагностується рідко.
спорадичний ПГПТ зустрічається найчастіше - в 95%. Його етіологічні чинники невідомі. зустрічається також спадково обумовлений ПГПТ. Він може розвиватися в рамках синдромів МЕИ I, МЕН Па і МЕН Пб, успадкованих аутосомно-домінантним шляхом. Для цієї форми гіперпаратиреозу характерно множинне, з переважанням гіперплазії, ураження ОЩЖ. Крім того, спадковий ПГПТ може бути проявом так званої сімейної форми ПГПТ'Успадковане ауто- сомной-рецесивно.
Клінічні прояви ПГПТ вельми різноманітні, проте їх можна розділити на три синдрому.
У вітчизняній літературі прийнято виділяти клінічні форми захворювання в залежності від переважання тих чи інших симптомів: кісткову, ниркову, шлунково-кишкову, серцево-судинну і змішану. Слід пам'ятати, що патологічні зміни виникають у всіх системах організму з переважним ураженням органів-мішеней і всебічне обстеження хворого повинно бути спрямоване на виявлення цих відхилень.
При кісткової біопсії виявляють зміни, характерні для гігантоклітинної пухлини, до яких відносять остеобластома, «бурі пухлини».
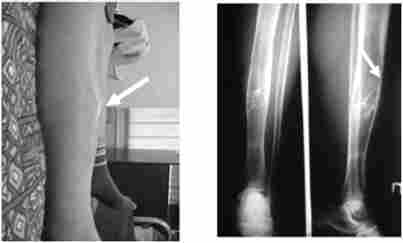
Мал. 7.1. Характерна деформація правої великогомілкової кістки (поднадкостнічная кіста) у хворий, що страждала первинним гіперпаратиреоз
В лабораторної діагностики ІПГГ гіперкальціємія - головний критерій. Скринінг населення на рівень Са2+ сироватки крові сприяє ранній діагностиці ПГПТ. Захворювання зазвичай проявляється у вигляді легкої безсимптомною гіперкальціємії, хоча іноді зустрічають хворих з класичними ознаками далеко зайшов ураження нирок і кісток. При рівні кальцію, що перевищує 3,2 ммоль / л, з'являються неврологічні і шлунково-кишкові симптоми.
Необхідно виключати інші причини гіперкальціємії; метастази раку в кістки, мієломну хворобу, саркоїдоз, застосування тіазиднихдіуретиків, молочно-основний синдром, гіпервітаміноз Д тиреотоксикоз і хвороба Аддісона.
Підвищення рівня ПТГ в крові при гіперкальціємії - важливий аргумент на користь ПГПТ, так як при інших причинах гіперкальціємії спостерігають зниження вмісту ПТГ. У онкологічних хворих з метастазами в кістки зазвичай спостерігають помірну або виражену гінер- кальціємії і нормальний рівень ПТГ у крові.
безсимптомний ПГПТ характеризується повною відсутністю скарг, незначним (на 0,1 ммоль / л вище норми) підвищенням кальцію крові, нормальними або підвищеними показниками ПТГ, незміненій добової секрецією кальцію з сечею. Ера безсимптомного гіперпаратіре- оза почалася в Європі і США в 1970 р, коли в цих країнах був взнавств скринінг населення на рівень кальцію крові, що проводиться всім пацієнтам, які звернулися до медичних установ. Передбачається, що всі клінічні форми ПГПТ починалися як безсимптомні, а проміжок часу до маніфестації симптомів точно невідомий, так як він варіював від випадку до випадку.
Іщіденталоми (Від англ, incidental - випадковий) ОЩЖ - це випадково виявлені паратіреоаденоми, які не супроводжуються специфічними для ПГПТ клінічними проявами, а також підвищенням рівня сироваткового кальцію і паратгормону. Випадкове интраоперационное виявлення будь-якої РЕЗЕКТАБЕЛЬНОМ пухлини вимагає її хірургічного видалення.
рентгенологічні дослідження черепа виявляють дифузний остеопороз, що вражає близько 2/3 кісток (рис. 7.2). Проксимальні відділи довгих кісток остеопоротичних, з кістами. Кістки кистей рук з суперіостальної резорбцией проксимальних і середніх фаланг, іноді з кальцификацией судин пальців.
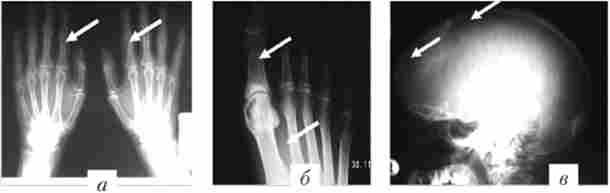
Мал. 7.2. Виражений остеопороз з утворенням кіст (відзначені стрілками) у хворий первинним гінернаратіреозом:
а - в кістках кистей; 6 - в кістках стоп; в - в зведенні черепа
мета передопераційного визначення локалізації ОЩЖ (Топічної діагностики) - дізнатися, яка з чотирьох паратиреоїдних залоз продукує надлишок ПТГ, а також виявити її можливе аномальне положення.
радіоізотопна сцинтиграфія гінерфункціонірующіх пухлин ОЩЖ реалізується за допомогою 99м7с або 201Т1 (Рис. 7.3). Цей метод дозволяє виявити збільшені ОЩЖ в 80-90% випадків (як при аденомі, карциномі, так і при гіперплазії ОЩЖ).
Узя допомагає виявити аденоматозними змінену ОЩЖ в 70-80% спостережень в тому випадку, якщо за даними радіоізотопного дослідження вже відома локалізація аденом. Пункційна біопсія аденом ОЩЖ під контролем УЗД з подальшими цитологічним і лабораторним (на рівень ПТГ) дослідженнями теж виступають сучасними інформативними методами діагностики.
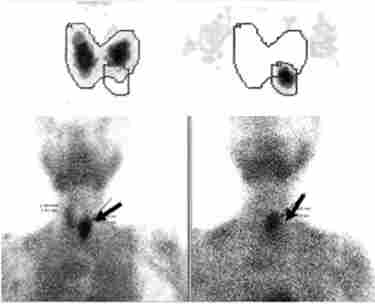
Мал. 73. Результати сцинтиграфії з 99м7с хворих на первинний гіперпаратиреоз. Стрілкою вказані зони гіперфіксації радиофармпрепарата в області паратіреоаденоми
Комп'ютерна та магнітно-резонансна томографія буває корисна для виявлення збільшених ОЩЖ, ектопірованного в середостіння.
Всім хворим з клінічними проявами ПГПТ показано хірургічне лікування, яке полягає в ревізії області шиї і всіх ОЩЖ. У більшості випадків виявляється одиночна аденома (Іноді дві і більше), що підлягає видаленню (партіреоаденомектомія).
В післяопераційному періоді бессимптомная гіпокальціємія не потребує лікування. Зазвичай же після видалення аденоми ОЩЖ виникає легка транзиторная гіпокальціємія, пов'язана з пригніченням функції залишилися нормальних залоз тривалої гіперкальціємією, до якої організм вже був адаптований. Тому виправдано проведення профілактичної і лікувальної терапії препаратами кальцію, магнію, вітаміну D, які забезпечують поступове одужання хворих протягом декількох тижнів.
медикаментозне лікування гіперпаратиреозу застосовують при наявності протипоказань до операції або відмову хворого від неї, а також при її безуспішності. Воно проводиться підвищеним споживанням рідини, що разом з фізичною активністю допомагає зменшити гиперкальциемію. Крім того, з тією ж метою застосовуються фосфати в дозах 1-2 г в день перорально. Основне ускладнення такого лікування - це внекостного кальцифікація. Естрогени теж нормалізують помірно підвищені рівні сироваткового кальцію за рахунок зменшення резорбції кісток. Дві третини випадків ПГПТ виникають у жінок в постменопаузі. Призначення естрогенів при цьому розглядають як фізіологічний заміщення гормону.
Кальційміметікі мають антіпарагіреоідним дією за рахунок зниження продукції ПТГ і, відповідно, рівня загального кальцію.
вторинний гііеріаратіреоз (ВГПТ) обумовлений вторинної гіперплазію всіх ОЩЖ на тлі тривало існуючої гіпокальціємії, яка викликана хронічною нирковою недостатністю (Хін) в термінальній стадії і синдромом мальабсорціі у хворих, які отримують лікування програмним гемодіалізом зазвичай протягом двох і більше років.
У хворих вторинним гінерпаратіреозом (ВГПТ) сироватковий рівень ПТГ значно (в десятки і сотні разів) підвищено, а вміст кальцію в сироватці крові знижений.
Псевдогіперпаратіреоз також протікає зі збільшенням вмісту сироваткового ПТГ. Дане захворювання обумовлено ектопічним джерелом ПТГ (деякі пухлини, які продукують пептид, схожий за структурою з ПТГ). Однак це захворювання зустрічається рідко. Крім того, спостерігається зниження нижче нормального (норма - 0,87-1,45 ммоль / л) рівня фосфору крові (гіпофосфатемія); канальцевої реабсорбції фосфатів (менше 80%), що призводить до гіперфосфатуріі; підвищення добової екскреції кальцію з сечею навіть на тлі дієти з низьким вмістом кальцію.
клінічна картина ВГПТ виражається в тому, що хворих турбують кісткові болі, дискомфорт в суглобах, свербіж шкіри. Метастатична кальцифікація з відкладенням кальцію в навколосуглобових тканинах призводить до гострого запалення оболонок суглоба, болів і тугорухливості в них.
діагностика аналогічна такій у пацієнтів з ПГПТ, але рівень загального, іонізованого кальцію крові зазвичай нормальний або дещо знижений; фосфору крові - підвищений в межах 2-2,3 ммоль / л; ПТГ завжди підвищений до 300 пг / мл і більше (до 3000 пг / мл). Сканування радіоактивним технецием дозволяє встановити локалізацію ОГЦЖ перед операцією в 80% спостережень.
Показання до хірургічного лікування ВГПТ в даний час остаточно не визначено. Більшість дослідників вважають, що пацієнтів з хронічною нирковою недостатністю потрібно оперувати, якщо у них розвиваються:
Варіантів хірургічного лікування ренального гиперпаратиреоза кілька. Найбільш часто застосовується субтотальная паратіреоідекто- мія, що припускає видалення трьох ОЩЖ і резекцію 75% четвертої. Застосовується і тотальна паратиреоїдектомії з аутотрансплантацией тканинного фрагмента ОЩЖ об'ємом до 3 мм3 під шкіру передпліччя, звідки легше видалити паратиреоїдний тканину при рецидиві ГПТ. Ще один варіант - це субтотальная паратиреоїдектомії з кріоконсервації однієї з віддалених залоз з метою її аутотрансплантации при важкому післяопераційному гипопаратиреозе.
Таким чином, хірургічне лікування ВГПТ доцільно при його клінічних проявах і неефективності консервативних заходів. Воно дає можливість більшості хворих позбутися від болісних кісткових болів, переломів і інших проявів ГПТ, підвищує шанси на успішну трансплантацію нирки і подовження життя.
У деяких хворих (3-5%), тривалий час страждають ВГПТ, розвиваються аденоматозні зміни в ОЩЖ. Нерідко спостерігається поєднання аденом з гіперплазією ОЩЖ, т. Е. Виникає третинний гіпер- паратіреоз (ТГПТ). Тоді рівень ПТГ зростає не в десятки, а в сотні і тисячі разів у порівнянні з нормальним, підвищується і рівень кальцію крові. Захворювання набуває злоякісний перебіг, клінічні прояви завжди яскраво виражені, швидко прогресує остеодистрофія, з'являється метастатична кальцифікація.
Профілактика і лікування. У кожного пацієнта на діалізі слід: підтримувати концентрацію кальцію крові на рівні 2,5-2,75 ммоль / л; обмежувати прийом фосфатів з їжею; оптимізувати діалізну програму; проводити корекцію метаболічного ацидозу і використовувати фосфат- зв'язують препарати, уникаючи по можливості алюминийсодержащих гелів. Навіть успішна трансплантація нирки не веде до зворотного розвитку проявів вторинного і третинного ГПТ, так як зберігається гіперпаратірінемія сприяє розвитку нефрокалькулеза в пересадженими органами. Тому перед проведенням пересадки нирки необхідно виконувати операцію на ОЩЖ - субтотальную паратиреоїдектомії.
гіперкальціємічний криз - гостро виникає загрожує життю патологічний стан, що характеризується різким підвищенням рівня кальцію крові до 3,5-5,5 ммоль / л, гіпофосфатемією, вираженими порушеннями водно-електролітного обміну, що виявляється серцево-судинної, дихальної, ниркової недостатністю; спрагою, поліурією, нудотою, блювотою, болями в животі, млявістю, адинамією, порушеннями свідомості до стану коми.
Його лікування включає:
паратиреоїдний рак - це дуже рідкісне захворювання, його частота становить 1% від усіх випадків ПГПТ. Так, у світовій літературі опубліковано приблизно 400 випадків даного захворювання. Казуїстично рідко (5%) виявлявся гормонально-неактивний паратиреоїдний рак. Відомо лише 14 таких випадків. Застосовувана хірургічна тактика, результати лікування, смертність при гормонально неактивному паратиреоїдний раку не відрізняються від таких при функціонуючих злоякісних пухлинах ОЩЖ. У п'яти спостереженнях з нашої практики були метастази раку ОЩЖ в кістки (з їх патологічними переломами), легені, головний мозок.