| Головна |
| «« | ЗМІСТ | »» |
|---|
Більшістю зарубіжних фахівців використовується термін «ахалазія стравоходу». У Росії, в силу історичних традицій, більш уживаний термін «кардіоспазм».
ахалазія стравоходу (кардіоспазм) - нейром'язове захворювання стравоходу, що характеризується порушенням розкриття НСС (HIIC - кардіо) під час акту ковтання і прогресуючим ослабленням перистальтики стравоходу на всій його довжині.
Етіологія і патогенез. Причини і механізми виникнення захворювання остаточно не з'ясовані. Існують такі теорії: теорія вродженого спазму, інфекційна, рефлекторна, психогенна теорії та ін. Останнім часом велике значення надається зниженню вмісту оксиду азоту в крові, що призводить до порушень обміну кальцію та передачі нервово-м'язового імпульсу.
При кардіоспазме спостерігається підвищений тиск в зоні НПС. Градієнт стравохідно-шлункового тиску може досягати 200 мм рт. ст. і більше - при нормі 10 + 3 мм рт. ст. Морфологічно знаходять дегенеративно-дистрофічні зміни в прегангліонарних нейронах дорсальних ядер блукаючих нервів і в меншій мірі - в постгангліонарних нейронах Ауербаха сплетення стравоходу. У зв'язку з порушенням центральної іннервації при кардіоспазме гладка мускулатура НПС стає більш чутливою до власного фізіологічного регулятору - ендогенного гастрину, внаслідок чого спостерігається справжній спазм кардії.
В даний час прийнято вважати, що ключову роль в патогенезі кардіоспазм грає пошкодження міжм'язового нервового сплетення стравоходу. При гістологічному і иммуногистохимичному дослідженнях віддалених препаратів показано, що при кардіоспазме в стінці стравоходу визначається значне зменшення і навіть зникнення гангліозних клітин; наявні ознаки хронічного запалення. Загибель постгангліонарних гальмівних нейронів, що іннервують область НПС, призводить до переважання стимулюючих імпульсів, які проводяться волокнами блукаючого нерва. В результаті тонус НПС різко зростає, а його розслаблення під час ковтання утруднюється.
Класифікація. У Росії найбільш поширена класифікація кардіоспазм за стадіями, запропонована академіком Борисом Васильовичем Петровським в 1957 р Відповідно до цієї класифікації виділяють чотири стадії захворювання:
I - функціональний спазм непостійного характеру без розширення стравоходу;
II - стабільний спазм кардії з розмитою розширенням стравоходу (до 4-5 см);
III - рубцеві зміни м'язових шарів кардії з вираженим розширенням стравоходу (до 6-8 см);
IV - різко виражений стеноз кардії зі значною дилатацією стравоходу (більше 8 см, іноді до 15-18 см), часто ^ -образним його викривленням і езофагітом.
Схематично ці зміни представлені на рис. 9.1.
Клінічна картина. Основна ознака захворювання - дисфагія, т. е. утруднення проходження їжі по стравоходу під час ковтання. Найчастіше вона розвивається поступово, але у деяких хворих починається гостро. У таких випадках «пусковий фактор» захворювання - негативний психоемоційний фон або раптовий стрес. І в подальшому емоційний стан хворого суттєво впливає на вираженість дисфагії: хвилювання, негативні емоції посилюють утруднення ковтання. Поспіх, втома, проковтування погано пережованих шматків їжі, пиття холодної води теж викликають посилення дисфагії. Запивання теплою водою і прийом теплої полужидкой їжі ведуть до полегшення ковтання. Однак у деяких пацієнтів спостерігається парадоксальна дисфагія - щільна їжа проходить в шлунок краще, ніж рідка.
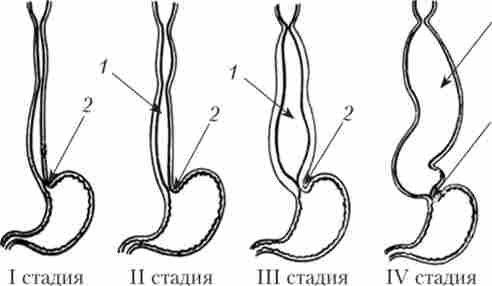
Мал. 9.1. Схема макроскопічних змін при I-IV стадіях
кардіоспазм:
1 - розширення стравоходу; 2 - спазм кардії; 3 - 5-образний стравохід
Виділяють чотири ступені дисфагії:
I - труднощі, що виникають при проходженні по стравоходу щільної їжі (хліб, м'ясо);
II - порушений прийом напіврідкої їжі (каші, пюре);
III - труднощі при прийомі рідин;
IV - повна непрохідність стравоходу, коли хворі не в змозі проковтнути і ковток води, не проходить навіть слина.
болі при кардіоспазме зазвичай виникають при ковтанні і локалізуються за грудиною. Вони пов'язані з розтягуванням стінок стравоходу при нерозкриття НПС і зникають після відрижки або проходження їжі в шлунок. Іноді болю, навпаки, з'являються натщесерце або після блювоти. У цих випадках вони викликані езофагітом і зменшуються після прийому їжі. У деяких пацієнтів больові відчуття можуть бути досить інтенсивними, не пов'язаними з актом ковтання; виникати при хвилюванні, фізичному навантаженні або навіть у спокої, в нічний час внаслідок некоординовані, спастичних скорочень пищеводной мускулатури.
регургітація відбувається на висоті утрудненого ковтання після кількох ковтків. При цьому спочатку виникає відчуття «грудки» у верхній частині стравоходу, а потім харчові маси мимоволі надходять в порожнину рота або назовні. У більшості хворих відзначається нічна регургітація, що виявляється витіканням вмісту стравоходу на подушку ( «симптом мокрої подушки»). У більш важких випадках виникає рясна регургітація з поперхіванія і нападами сильного кашлю внаслідок затікання харчових мас в дихальні шляхи, що може привести до аспіраційної пневмонії.
Втрата маси тіла. На початку хвороби втрата маси тіла виражена не різко і відзначається приблизно у половини хворих. При прогресуванні дисфагии і регургітації спостерігається помітне схуднення. У невеликої частини пацієнтів розвивається виснаження.
Дані об'єктивного дослідження при кардіоспазме малоінформативні через їх відсутності адресності. Загальний стан в I-II стадіях кардіоспазм хороше. При III-IV стадіях спостерігається більш виражене зниження харчування. У пацієнтів зі значною дилатацією стравоходу може бути неприємний запах з рота на грунті гниття і бродіння застоюється харчових мас.
Лабораторна та інструментальна діагностика. Лабораторні методи при кардіоспазме малоінформативними, оскільки при цьому захворюванні не буває специфічних патологічних змін. При розвитку ускладнень (наприклад, аспіраційної пневмонії, дисфагії III-IV ступеня) можуть бути лейкоцитоз, електролітні порушення і т. Д. Діагностика кардіоспазм насамперед ґрунтується на рентгенологічному і ендоскопічному дослідженнях.
Головний рентгенологічний симптом кардіоспазм - виявлення конічного звуження дистального відділу стравоходу, яке описується як симптом «мишачого хвоста», «пташиного дзьоба» і т. Д. Вищерозміщені відділи стравоходу при цьому зазвичай розширені відповідно стадії захворювання. Дилатація стравоходу може бути виражена дуже значно. При рентгеноскопії виявляють нерозкрите кардії при акті ковтання, порушення перистальтики стравоходу. Нерідко виявляють відсутність газового міхура шлунка і рентгенологічні ознаки аспіраційних легеневих ускладнень кардіоспазм (рис. 9.2).
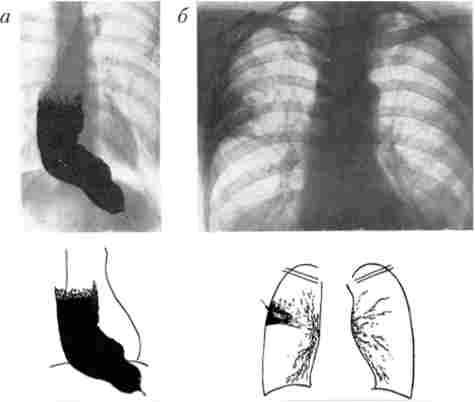
Мал. 9.2. Рентгенологічні симптоми кардіоспазм:
а - стравохід значно розширений, подовжений і зміщений вправо; дистальний його відрізок різко звужений, газовий міхур шлунка відсутній; 6 - праворуч у верхній частці легені визначається пневмосклероз як наслідок багаторазових аспіраційних пневмоній
Ендоскопічне дослідження стравоходу дозволяє виявити ступінь розширення його проксимальних сегментів, характер і вираженість езофагіту і метапластичних змін. У більшості випадків при кардіоспазме вдається пройти ендоскопом в шлунок, на відміну від раку кардії і органічних рубцевих стенозів (симптом Мельцера).
Манометр стравоходу дозволяє підтвердити діагноз кардіоспазм і диференціювати його від інших нейром'язових захворювань. Основний манометричний ознака кардіоспазм - повне або часткове нерасслабленіе НПС при ковтанні. Часто спостерігаються підвищення «тиску спокою» в НПС і ослаблення перистальтики гладкої мускулатури стравоходу.
За кордоном для дослідження випорожнення стравоходу при підозрі на кардіоспазм широко застосовують радіонуклідне дослідження (сцинтиграфию). Для цього хворим дають випити спеціальний розчин, що містить радіофармпрепарат, а потім в динаміці реєструють інтенсивність викликаного ним гамма-випромінювання в гамма-камері. Це дозволяє уточнити час часткового або повного спорожнення стравоходу, яке при кардіоспазме, як правило, в значній мірі сповільнено.
Диференціальна діагностика. Кардіоспазм диференціюють з пухлинами стравоходу і кардіального відділу шлунку, рубцеві стенозами і дивертикулами стравоходу, грижею стравохідного отвору діафрагми (ГПОД). Всі ці захворювання мають подібну клінічну симптоматику, а в якості ведучого симптому виступає дисфагія.
злоякісні пухлини стравоходу і кардії зустрічаються значно частіше кардіоспазм. Зазвичай хворіють люди старше 50-60 років, тоді як ахалазії страждають молодші пацієнти. Рак розвивається протягом декількох місяців і супроводжується прогресуючою дисфагією, паралельним погіршенням загального стану (наростанням слабкості, втрати маси тіла, аж до виснаження, анемії), тоді як кардіоспазм - тривале захворювання з повільним перебігом і роками зберігається хорошим загальним станом пацієнтів.
Газовий міхур шлунка при раку, на відміну від кардіоспазм, добре виявляється (рис. 9.3).
при грижі стравохідного отвору діафрагми (ГПОД) більш виражений больовий синдром, пекучі болі локалізуються за грудиною і в епігастрії. Дисфагія рідко буває важкою, регургітація зазвичай відсутня. У рентгенологічної картині може бути схожість з кардіоспазмом I стадії. Для диференціальної діагностики необхідно провести дослідження в горизонтальному положенні, при якому легко можна побачити ковзаючу ГПОД.
У деяких хворих симптоми дивертикулу стравоходу схожі з такими при кардіоспазме. Точний діагноз можна поставити на підставі рентгенологічного дослідження.
У складних і діагностично неясних випадках для уточнення діагнозу показано проведення КТ грудної та черевної порожнини, а також еідосоно- графії стравоходу.
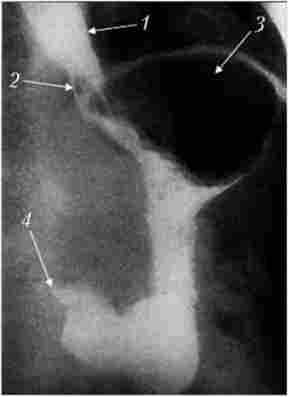
Мал. 93. Звуження стравохідно-шлункового переходу при раку кардіального відділу шлунка:
Лікування. При I-II стадіях кардіоспазм проводять консервативне лікування. Провідне місце в лікуванні III-IV стадій захворювання належить хірургічним методам.
Консервативне лікування. Для лікування кардіоспазм застосовували безліч лікарських препаратів з самих різних фармакологічних груп. Однак більш-менш клінічно успішним виявилося використання тільки двох з них: нітратів і блокаторів кальцієвих каналів. Ці препарати знижують тонус IIIIC і полегшують ковтання. Блокатори кальцієвих каналів (ніфедипін, дилтіазем) переносяться хворими істотно краще. Новітні дослідження доводять перспективність використання силденафілу (Віагри) в терапії нейром'язових захворювань стравоходу.
Лікарське лікування кардіоспазм краще застосовувати на ранніх стадіях і при так званому першому типі хвороби, коли перистальтика гладкої мускулатури стравоходу ще збережена.
На практиці, коли лікарський лікування не дає належного клінічного ефекту (а це буває нерідко), «стартовим» методом лікування найбільш часто стає кардіоділатація (КД). Суть її полягає в насильницькому розтягуванні і частковому розриві мускулатури дистального сегмента стравоходу.
Сучасні кардіоділататор складаються з гумового або поліхлор- вінілового зонда з укріпленим па його кінці балоном (рис. 9.4).
Дилататор вводять під рентгенологічним або ендоскопічним контролем. Балон наповнюють повітрям або водою; при цьому досягають певного рівня тиску (300 мм рт. ст. з експозицією 1 год). Втручання здійснюється під загальною анестезією.
У більшості випадків після КД спостерігається поліпшення у вигляді полегшення ковтання і регресу інших симптомів захворювання. У пізніх стадних кардіоспазм (III-IV) нерідко виникають показання до операції: КД стає малоефективною або небезпечної зважаючи на високий ризику розриву стравоходу.
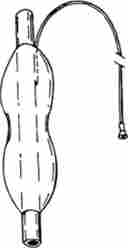
Мал. 9.4. Балонний пневмокардіоділататор, який вдягають на дистальну частину ендоскопа
Хірургічне лікування. При кардіоспазме найбільш поширені езофагокардіоміо- Вакуя (операція Геллера) і її численні модифікації. Розсічення м'язової оболонки дистального відрізка стравоходу усуває нерасслабленіе НПС при ковтанні. Сучасний варіант операції Геллера передбачає розсічення м'язової оболонки вертикальним розрізом на передній стінці стравоходу з невеликим (1-2 см) заходом на кардіо (рис. 9.5).
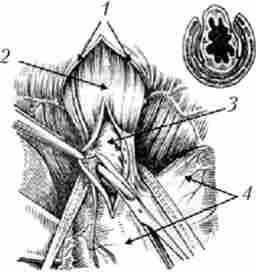
Мал. 9.5. Езофагокардіоміотомії по Геллеру. Етап відділення слизової оболонки від м'язового шару стравоходу і кардії:
1 - стравохідний отвір діафрагми; 2 - стравохід; 3 - нерозкриті слизова оболонка стравохідно-шлункового переходу; 4 - шлунок
Дуже серйозним досягненням останніх десятиліть стала розробка методики виконання такої операції за допомогою ендовідеохірургічним техніки. У багатьох клініках в даний час лапароскопічна езофагокардіоміотомії з частковою фундоплікаціей виступає «золотим стандартом» хірургічного втручання при кардіоспазме.
Нарешті, протягом останніх років широко впроваджується пероральна ендоскопічна езофагокардіоміотомії, при якій слизову оболонку і м'язовий шар розсікають через ендоскоп (з боку просвіту стравоходу), а потім розітнуту слизову кліпіруют. Навіть у порівнянні з лапароскопічної операцією успішна ендоскопічна міотомія характеризується меншою інвазивністю і більш швидкої реабілітацією хворих (див. Докладніше гол. 28).
Однак на пізніх стадіях захворювання (III-IV) езофагоміотомію виконувати не слід, оскільки у таких хворих весь стравохід патологічно змінений, а перистальтика його різко ослаблена або відсутня. Тоді патогенетично обгрунтованим методом лікування стає резекція або екстирпація стравоходу з його одноетанной пластикою, як правило, шлунковим трансплантатом. Резекційну втручання показано також після неефективної миотомии і при розвитку пептичної стриктури стравоходу (як ускладнення рефлюкс-езофагіту).
Таким чином, як вже зазначалося, в найзагальніших рисах можна сформулювати залежність методу лікування кардіоспазм від стадії захворювання: на I стадії - застосовують лікарський лікування, на II-III стадіях - КД, на III-IV - хірургічне втручання.