| Головна |
| «« | ЗМІСТ | »» |
|---|
Клінічний перебіг синдрому портальної гіпертензії залежить від його форми. При внутрипеченочном блоці клініка синдрому портальної гіпертензії багато в чому визначається цирозом печінки. В анамнезі часто відзначаються перенесений вірусний гепатит, пристрасть до вживання алкоголю, малярія, сифіліс, гарячковий стан нез'ясованої етіології та інші захворювання, після яких з'явилися скарги на слабкість, апатію, погане самопочуття, зниження апетиту, схуднення.
При об'єктивному обстеженні у хворих на цироз печінки можна виявити шкірні зміни.
В результаті розширення периферичних судин розвиваються паль- маріая і плантарного еритеми. На обличчі, плечах, грудях, руках і тильній поверхні кистей зустрічаються «судинні зірочки», що складаються з центрального судини і відходять від нього променеподібно розгалужених судин. Ці симптоми викликані накопиченням циркулюючих естрогенів і кетостероидов внаслідок сповільненою нейтралізації їх печінкою. При тривало існуючому цирозі печінки пальці хворих набувають форму «барабанних паличок».
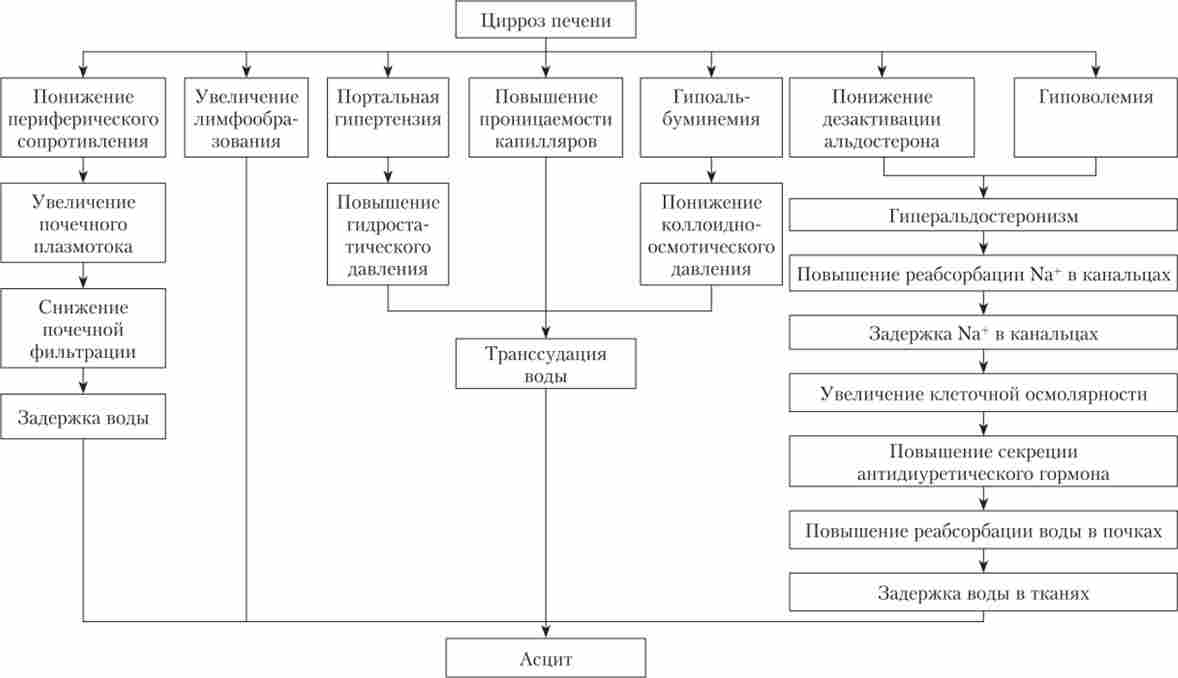
Мал. 17.4. Патогенетичні механізми формування асциту при цирозі печінки
Жовтяниця, як правило, при сформованому цирозі печінки (за винятком біліарного) виражена помірно. Її прогресування у хворих служить ознакою паренхіматозної декомпенсації і несприятливого прогнозу. Внепеченочная і надпечінкова форми портальної гіпертензії рідше супроводжуються желтушностио шкірних покривів.
Свербіж шкіри відзначають близько 20% хворих на цироз печінки. У походження свербіння велике значення мають холестаз і подразнюючу дію жовчних кислот, зміст яких підвищується при паренхиматозном ураженні печінки.
Варикозне розширення вен стравоходу і шлунка виявляється у 50-70% хворих на цироз печінки. При внепеченочном блоці портального кровотоку (тромбоз і кавернозна трансформація ворітної вени) цей показник досягає 85-90%. Діагностика варикозного розширення вен стравоходу при портальній гіпертензії грунтується виключно на застосуванні різних інструментальних методів дослідження. У 20% хворих, які не підозрюють про наявність захворювання, варикозне розширення вен стравоходу випадково виявляється при фіброезофаго- гастроскопії. Протягом перших двох років після діагностики варикозного розширення вен стравоходу кровотечі розвиваються у 50% хворих.
Нерідко профузні кровотечі з варикозних вен стравоходу є першою ознакою безсимптомно протікає портальної гіпертензії. Класичним ознакою кровотечі з варикозних вен стравоходу виступає рясна блювота практично незміненою кров'ю. Невеликі ерозійні стравоходу кровотечі, так само як і кровотечі з варикозних вен шлунка, можуть проявлятися блювотою шлунковим вмістом кольору "кавової гущі" і (або) меленою. Тяжкість кровотечі відображають порушення гемодинаміки (гіпотонія, тахікардія), показники периферичної крові (гемоглобін, гематокрит, еритроцити), а при дифузних ураженнях печінки, крім перерахованих вище, - прогресуюча енцефалопатія і печінково-ниркова недостатність.
Саме стравохідно-шлункові кровотечі стають домінуючою причиною смерті у хворих з синдромом портальної гіпертензії. Смертність від першої кровотечі з варикозно-розширених вен стравоходу становить 50-60%, а при декомпенсованій функції печінки досягає 76-80%. Протягом року кровотечі рецидивують в 28-70% випадків, протягом двох років - у 80-90% спостережень. У кожного третього пацієнта повторні кровотечі рефрактерні до консервативного лікування, а виражена крововтрата призводить до різкої декомпенсації функції печінки.
У хворих з внутрішньопечінкової формою портальної гіпертензії кровотечі відрізняються особливою тяжкістю в зв'язку з швидко розвивається печінкової декомпенсацією. Різке зниження портального тиску внаслідок крововтрати і розлади мікроциркуляції призводять до раннього розвитку вогнищевих некрозів печінки, прогресуванню ендотоксикозу, печінково-ниркової недостатності.
При внепеченочной формі портальної гіпертензії прогноз ніщеводного кровотечі більш сприятливий. Ця обставина пояснюється відносно збережених функціональним станом печінки. Такі пацієнти при відсутності радикальної корекції портальної гіпертензії протягом декількох років можуть переносити до десяти і більше епізодів кровотечі без летального результату.
При надпеченочной портальної гіпертензії кровотечі з вен стравоходу розвиваються значно рідше і в більшості випадків пов'язані з тяжкою печінковою декомпенсацією в термінальній стадії захворювання.
У 50-60% хворих можна встановити наявність портальної гіпертензивної гастропатії. В основі її розвитку лежать специфічні мікроцір- куляторние зміни слизової оболонки: Ектазій капілярів і венул, артеріоловенулярние шунтування, набряк і гіпертензія в лімфатичних капілярах.
Спленомегалія виявляється у переважної більшості хворих з портальною гіпертензією і варикозним розширенням вен стравоходу. Основний механізм збільшення селезінки - венозний застій і підвищення тиску в портальній системі. Збільшення селезінки нерідко супроводжується тромбоцитопенією, лейкопенією, анемією внаслідок надлишкового руйнування формених елементів крові і аутоімунних реакцій (гемоліз, вироблення антитромбоцитарних антитіл). В кістковому мозку розвивається гіперплазія і роздратування різних паростків крові. Зниження кількості тромбоцитів нижче 100 - 109/ Л і лейкоцитів менше 4 - 109/ Л - критерій синдрому гіперснленізма, який розвивається приблизно у 20-22% хворих з портальною гіпертензією.
Асцит розвивається більш ніж у половини хворих з внутрінеченочной і надпеченочной формами портальної гіпертензії. Основні причини розвитку асциту - гіпопротеїнемія, портальна гіпертензія, перевантаження лімфатичних шляхів відтоку міжклітинної рідини, декомпенсація венозних шляхів колатерального кровотоку, порушення гломерулярної фільтрації і гуморальних механізмів регуляції водно-електролітного балансу. Середня тривалість життя пацієнтів з моменту появи асциту - 2 роки. Асцит у хворих з внепеченочной портальною гіпертензією може утворюватися після тяжкої кровотечі з варикозно-розширених вен стравоходу внаслідок гіпопротеїнемії і успішно ліквідується після заповнення білкового дефіциту і призначення діуретиків.
Збільшення печінки може варіювати від невеликої до вираженої гепатомегалії при внутріпеченочіой (цироз печінки) і іадпеченоч- ної (хвороба і синдром Бадда - Кіарі) формах портальної гіпертензії. Консистенція печінки щільна, при цирозі визначається горбиста поверхню. На пізніх стадіях цирозу печінка зменшується. При внепеченочной формі портальної гіпертензії печінку звичайних розмірів або незначно зменшена, консистенція еластична, поверхня гладка.
Інші судинні зміни обумовлені портокавальним шунтуванням і проявляються у вигляді розширення параумбілікальной вен передньої черевної стінки, що з'єднують ворітну і верхню порожнисту вени через внутрішні грудні вени, ворітну і нижню порожнисту вени через нижні надчеревній і стегнові вени ( «голова медузи»). Збільшення гемороїдальних вузлів і гемороїдальні кровотечі розвиваються внаслідок ретроградного потоку крові з ворітної в нижню брижових вену і далі в вени прямої кишки.
Шлунково-кишкові розлади розвиваються у 30% хворих з різними формами портальної гіпертензії. Хворі відзначають періодичні болі в животі, відчуття тяжкості в епігастральній ділянці та у правому підребер'ї, нудоту, метеоризм, зниження апетиту. Мінливість і різноманітність скарг обумовлені поліморфностио ураження різних відділів травного тракту. При розвитку варикозного розширення вен в стравоході нерідко розвивається езофагіт, недостатність кардії, гастроезофагеальний рефлюкс. Кишкові розлади при портальній гіпертензії пов'язані з порушенням всмоктування поживних речовин і дистрофічними змінами слизової оболонки внаслідок венозного застою. Практично у всіх хворих розвивається дисбактеріоз і посилення активності умовно-патогенних бактерій.
Печінкова енцефалопатія зазвичай розвивається при синусоїдальної формі портальної гіпертензії і є минущі ній- ропсіхічні розлади свідомості, особистості, інтелекту і мови. Клінічні ознаки енцефалопатії вельми різноманітні і виявляються у 10-12% хворих з дифузними ураженнями печінки. Залежно від стану свідомості, змін особистості, розладів інтелекту і вираженості неврологічної симптоматики виділяють чотири клінічні стадії печінкової енцефалопатії:
Субклінічна енцефалопатія зустрічається у 40% хворих. Діагноз встановлюється на підставі даних психометричних тестів та інструментальних методів дослідження головного мозку.
Порушення свідомості при печінковій енцефалопатії проявляються сонливістю, інверсією сну, апатією. При більш важкому перебігу у хворих відзначається загальмованість, фіксований погляд, стислість і односкладовість відповідей, нерідко розвивається делірій або сопорозное стан. Найбільш характерним неврологічним ознакою енцефалопатії служить «грюкання тремор». Він виявляється у хворих при максимальному розгинанні кистей рук і фіксації передпліччя.
Досить рідкісним ускладненням портальної гіпертензії є розвиток асцит-перитоніту.