| Головна |
| «« | ЗМІСТ | »» |
|---|
На першому етапі ендоваскулярного втручання під місцевою анестезією здійснюють пункцію артерії (вени), потім за допомогою обмінної методики Сельдингера роблять катетеризацію судини. Найбільш традиційний доступ для неї - стегновий. В останні роки для проведення внутрішньосудинних маніпуляцій все ширше почали застосовувати пункцію променевої артерії. Крім того, можна використовувати доступи з плечової, пахвовій, підколінної і гомілкових артерій. Всі вони мають свої позитивні і негативні сторони.
Вибір точки доступу залежить від планованого втручання. Слід враховувати тривалість процедури (від декількох хвилин до трьох-чотирьох діб), профіль використовуваних інструментів, необхідність повторних маніпуляцій, локалізацію патологічного процесу, а також застосування антикоагулянтів.
діагностична ангіографія (Метод контрастного дослідження судин) - невід'ємна частина будь-якого ендоваскулярного втручання. Для отримання найбільш повної інформації про особливості та варіантах кровопостачання того чи іншого органу або при локалізації змін в аорті здійснюють аортографію. На ангиограммах оцінюють контури артерій (розширення, звуження, оклюзії), рівномірність контрастування, джерела і характер кровопостачання патологічного вогнища, розміри утворень і залученість сусідніх органів, наявність артеріовенозних шунтів (скидів), стан венозного відтоку (рис. 29.2).
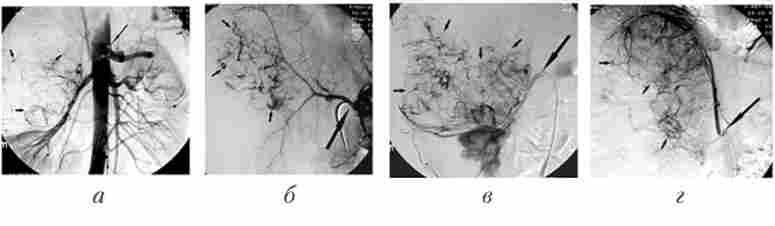
Мал. 29.2. Ангіограми пацієнта з пухлиною правого наднирника, яка проростає праву нирку і праву частку печінки:
а - аортограмме: катетер встановлений в абдомінальному відділі аорти на рівні відходження ниркових артерій (велика стрілка), в проекції правого наднирника і правої частки печінки виявляються множинні ділянки патологічної неоваскуляризації; б - селективна целіакографія: катетер встановлений в черевний стовбур (велика стрілка), в проекції правої частки печінки визначається пухлинна неоваскуляризация (маленькі стрілки); в - катетер встановлений в правій нирковій артерії, яка бере участь в кровопостачанні пухлини (велика стрілка);
в проекції правого наднирника контрастируется пухлинне утворення, що містить велику кількість патологічних судин (маленькі стрілки); г - ангіограми правої діафрагмальної артерії (велика стрілка), також бере участь в кровопостачанні пухлини (маленькі стрілки)
Для виконання венографии використовують ті ж методики, проте кількість контрастного препарату і швидкість його введення значно менше, так як кровотік в венозної системі нижче, ніж в артеріях (рис. 29.3).
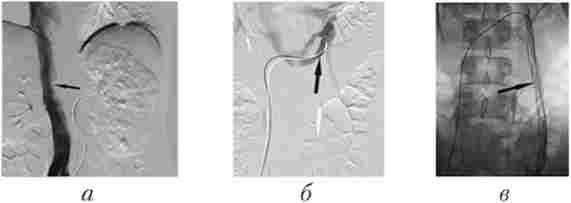
Мал. 29.3. Нижня каваграфія і селективні ангіограми лівої ниркової вени:
а - пряма нижня каваграфія пацієнта з пухлиною лівої нирки і тромбозом лівої ниркової вени: визначається дефект наповнення (тромб, що виходить із лівої ниркової вени) в проекції лівої ниркової вени (стрілка); б - селективна ангіограма: катетер встановлений в лівій нирковій вені у пацієнта з лівостороннім варикоцеле (стрілка); в - при селективної ангіографії виявляються варикозно-розширені насіннєві вени зліва (стрілка)
Після діагностичного етапу приступають до лікувальних маніпуляцій. Показання до того чи іншого виду ендоваскулярного лікування встановлюють на підставі всього комплексу діагностичних досліджень (збору анамнезу, клінічних та біохімічних аналізів крові, результатів променевої діагностики, електрокардіографії, функціональних проб). У пацієнтів з онкологічними захворюваннями необхідна морфологічна верифікація діагнозу.
Найбільш широко застосовуються лікувальні ендоваскулярні втручання в даний час - балонна ангіопластика і стентування. Показання для використання цих методів: гемодинамічно значущі стенози і оклюзії при атеросклерозі коронарних артерій, судин шиї, верхніх і нижніх кінцівок, аорти та її вісцеральних гілок. Основною метою більшості цих операцій служить відновлення судинного просвіту. Як уже зазначалося, внаслідок малої травматичності і короткого відновного періоду ендоваскулярні втручання в ряді випадків можуть бути альтернативою відкритої хірургії.
Для здійснення ангіопластики спочатку через зону стенозу (або оклюзії) заводять провідник. Потім по провіднику в цю область встановлюють балонний катетер і здійснюють нагнітання в балон 20-30% розчину контрастної речовини за допомогою манометричного гвинтового шприца до повного розправлення балона. Його в розправленому стані тримають від декількох секунд до двох хвилин (при «расправлении» судинних оклюзій). Далі з порожнини балона евакуюють контрастну речовину, балонний катетер по провіднику зміщують дистальніше зони реваскуляризації і проводять ангіографію в кількох проекціях. Якщо на ангиограммах не виявляються ділянки розшарування інтими або залишковий стеноз становить менше 30% - процедуру ангіопластики вважають успішною. В іншому випадку для запобігання рестенозов або тромбозів в зону пластики встановлюють металевий стент (рис. 29.4) - ендопротез, що представляє собою каркас з переплетених металевих ниток (див. Рис. 29.1, е, ж).

Мал. 29.4. Реканалізація і стентування правої зовнішньої клубової артерії:
а - тазовий артериография: виявляється оклюзія правої зовнішньої клубової артерії (стрілки); б - після реканалізації зовнішньої клубової артерії через зону оклюзії в праву загальну стегнову артерію взнавств провідник (стрілка); в - на оглядовій рентгенограмі контрастируется стент, встановлений в зовнішню клубову артерію (стрілки); г - при контрольній ангіографії виявляється повне відновлення просвіту раніше окклюзированной правої зовнішньої клубової артерії (стрілки)
У серцево-судинної хірургії рентгеноендоваскулярна втручання застосовують при патології коронарних артерій, атеросклеротичномуураженні сонних, підключичних, ниркових і периферичних артерій, а також при патології магістральних вен. При пороках серця вид ендоваскулярного лікування залежить від характеру пороку (оклюзії при патологічних сполучення, пластика і (або) стентування при стенозах, імплантація штучних клапанів). Окрему область рентгеноендоваскулярної хірургії становлять втручання при порушеннях серцевого ритму. До них відносяться імплантація елетрокардіостімулятора і радіочастотна абляція аритмогенних зон міокарда.
Одне з найбільш грізних ускладнень при поєднаної травми, онкологічних захворюваннях, в післяопераційному і післяпологовому періоді, несприятливо впливає на результат, виявляється тромбоемболія легеневої артерії (ТЕЛА). На даний момент основний метод лікування тромбозу глибоких вен і профілактики ТЕЛА - антикоагулянтная (АКТ) та тромболітична терапія.
У разі виникнення ускладнень і протипоказань до антикоагулянтної терапії застосовують повну або часткову тромбектомію, а також різні варіанти блокування венозного кровотоку. Найбільш безпечним і малотравматичним з них можна вважати установку кава-фільтра, який являє собою сітчасту металеву конструкцію з фіксаторами до стінки вени (див. рис. 29.1, з). Абсолютними показаннями до імплантації кава-фільтра виступають: епізод ТЕЛА і наявність ускладнень АКТ або протипоказань до неї; рецидив ТЕЛА на тлі адекватної АКТ; флотирующие тромби нижньої порожнистої, клубових і стегнових вен. До відносних показань можна віднести неефективність раніше встановленого кава-фільтра (наростання тромбу, рецидив ТЕЛА); високий ризик ТЕЛА у тяжкохворих та травмованих; профілактику ТЕЛА тромбоз глибоких вен у онкологічних хворих, при опіках і вагітності.
Для імплантації кава-фільтра найбільш часто використовують доступ з яремної вени. Після пункції через голку провідник проводять з яремної вени у верхню порожнисту, потім, минаючи праве передсердя, в нижню порожнисту вену. Після видалення голки по провіднику в нижню порожнисту вену встановлюють спеціальний интро- диосер, через який потім вводять кава-фільтр. Оптимальне місце для імплантації кава-фільтра - проміжок між біфуркацією ііжіей порожнистої вени і нирковими венами (рис. 29.5). Існують різні конструкції як самих фільтрів, так і систем доставки для них.
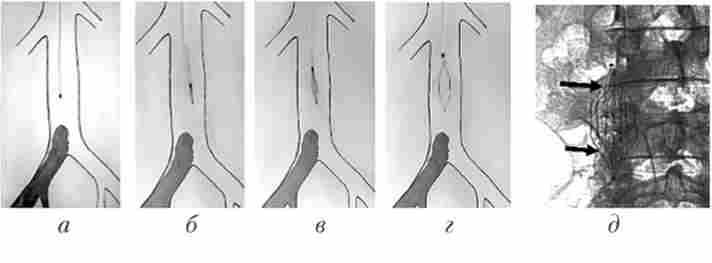
Мал. 29.5. Етапи імплантації кава-фільтра:
а - позиціонування доставляє системи між нирковими венами і біфуркацією нижньої порожнистої вени; б, в - «Виведення» фільтра з якою доставляється системи; г - кава-фільтр в розкритому стані; д - на оглядовій рентгенограмі праворуч від хребта конграстіруется кава-фільтр (стрілки)
Ефективність кава-фільтра в профілактиці ТЕЛА досягає 98%. Однак, як будь-яке хірургічне втручання, установка кава-фільтра пов'язана з ризиком ускладнень, які можуть виникнути і в момент імплантації, і у віддаленому періоді. Найбільш поширеним небажаним ефектом виявляється тромбоз нижньої порожнистої вени, що зустрічається з частотою від 1 до 25%. Тому в сучасних умовах пристроями вибору служать знімні фільтри, т. Е. Ті, які можливо видалити після усунення загрози ТЕЛА.
У будь-якому випадку питання про встановлення кава-фільтра повинен вирішуватися індивідуально і спільно лікарями і інтервенційними радіологами - виходячи з клінічної ситуації, планованого подальшого лікування і прогнозу основного захворювання.
емболізація - це рентгенохірургічних втручання, що полягає у введенні в посудину спеціальних матеріалів, що перешкоджають кровотоку. У сучасному арсеналі рентгенохірургії є велика кількість різних емболізірующіх агентів.
Механізм дії емболізатов можна розділити на «хімічний» і «механічний».
Хімічні окклюзирующие речовини викликають денатурацію білка або активують згортання крові і тим самим сприяють тромбообразо- ванию. Вони, як правило, рідкі і викликають найбільш дистальную окклюзию. До хімічних емболізірующім речовин відносяться етиловий спирт, тромбін, 40% розчин глюкози.
Решта матеріали створюють механічне перешкоду кровотоку. Вони, в свою чергу, діляться на розсмоктуються (що знаходяться в судинному руслі від декількох годин (аутогемосгусткі) до трьох тижнів (гемостатична губка)) і нерассасивающісся (залишаються в судинах постійно).
Крім того, всі емболізірующіе матеріали відрізняються за формою і розміром (від 50 мкм до декількох сантиметрів). Великі емболізати (металеві спіралі, окклюдером) використовують для проксимальної оклюзії або закриття патологічних соустий (артеріовенозні соустя, пороки розвитку серцево-судинної системи) (див. Рис. 29.1, г, і Мал. 29.6, а). Дрібні частинки використовують для дистальної оклюзії. При цьому чим менше розмір частки, тим дрібніше калібр окклюзіруемого судини (див. Рис. 29.1, д; Мал. 29.6, б).
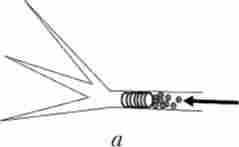
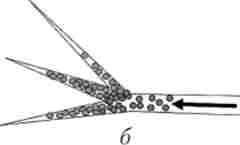
Мал. 29.6. Схеми артеріальної емболізації:
а - проксимальная емболізація металевою спіраллю; б - дистальная емболізація дрібними частинками
вибір того або іншого емболізата залежить від конкретної клінічної ситуації. Показання для емболізації: кровотечі різного генезу (носові, шлунково-кишкові, маткові, пухлинні, післяопераційні і т. н.), гінерваскулярние освіти (гемангіоми, міоми матки, артеріовенозні мальформації, парагангліоми і т. д.), а також деякі варіанти венозної патології (варикоцеле, варикозне розширення вен таза). У цих ситуаціях ендоваскулярне втручання може бути як самостійним видом лікування в якості альтернативи відкритої хірургії (рис. 29.7), так і використовуватися на передопераційному етапі для зниження інтраопераційної кровонотері.
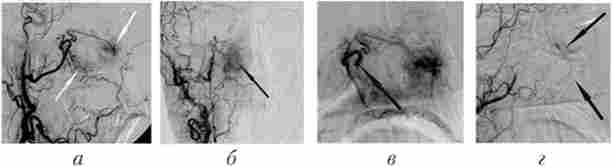
Мал. 29.7. Селективні ангіограми правої зовнішньої сонної артерії до і після емболізації гілок верхньощелепної артерії гемостатичної губкою у хворого з носовою кровотечею:
а, б - перед емболізація в бічній (А) і прямий (Б) проекціях визначаються ділянки гіперваскулярізація в проекції носової порожнини (стрілки); в - мікрокатетер встановлений в клиновидно-піднебінну частину верхньощелепної артерії (стрілка); г - контрольна ангіограма після емболізації: васкуляризация в проекції носової порожнини відсутній (стрілки)
Окремо слід згадати про процедуру хіміоемболізаціі. Механізм її дії заснований, з одного боку, на ішемічному пошкодженні пухлини, а з іншого - на тривалу затримку хіміопрепарата в судинах новоутворення. Для цієї мети використовують спеціальні лікарсько-насичуються емболізати: гепасфери, DCBead (Див. Рис. 29.1, в) або суспензію, що складається з хіміопрепарата і масляного контрастної речовини (ліпоі- здолавши). Основне показання до хіміоемболізаціі - первинний і метастатичний рак печінки (рис. 29.8).

Мал. 29.8. Рентгенограми хворого первинним раком печінки (гепатоцелюлярний рак):
а - на ангиограмме до емболізації в проекції лівої частки печінки виявляється гіперваекулярное освіту, що містить велику кількість пухлинних судин (стрілки); 6 - на оглядовій рентгенограмі після масляної хіміоемболізаціі в проекції пухлини визначається накопичення масляного контрастного препарату (стрілки)
Крім хіміоемболізаціі в онкологічній практиці використовують реґіонарну хіміоінфузію. Процедура регионарной хіміоінфузіі полягає в селективному введенні хіміопрепарата в артерії, кровоснабжающие злоякісне новоутворення. Тим самим досягається збільшення концентрації хіміопрепа- ратов в пухлини і зниження системної токсичності. Застосовується як короткочасна (кілька хвилин-годин), так і тривала (декілька діб) хіміоінфузія. При цьому для катетеризації живлять пухлину судин використовують або тимчасовий черезшкірно встановлюється катетер, або постійну систему порт- катетер, яка може перебувати в судинному руслі до року.
Показаннями для проведення регіонарної хіміоінфузіі служать злоякісні пухлини різної локалізації, чутливі до хіміотерапії. Основна умова проведення цього втручання - локалізація новоутворення в межах одного судинного басейну і відсутність віддалених метастазів. Хороші результати лікування були отримані після проведення регіонарної хіміоінфузіі при метастатичному раку печінки, рак підшлункової залози, пухлинах малого тазу і р д.
Чреспеченочной портокавального шунтування (Англ. TIPS - transjugular intrahepatic portosystemic shunt) дозволяє виконати ефективну і малотравматичних декомпресію в системі ворітної вени. Показаннями для цього втручання служать кровотеча з варикозно-розширених вен стравоходу і шлунка, асцит, портальна гіпертензія у пацієнтів з цирозом печінки, що знаходяться в листі очікування ортотопічної трансплантації печінки.
Початковий етап TIPS - пункція яремної вени. Потім по провіднику через верхню порожнисту вену, праве передсердя, ділянку нижньої порожнистої вени виконують катетеризацію правої печінкової вени і за допомогою спеціальної голки здійснюють чреспеченочную пункцію правої гілки ворітної вени. Потім, переконавшись, що градієнт тиску в системі нижньої порожнистої вени і в ворітної вени становить понад 10 мм рт. ст. (Необхідна умова для функціонування шунта), проводять балонну дилатацію внутрипеченочного пункционного каналу і встановлюють стент. При необхідності здійснюють емболізацію варикозно-розширених вен шлунка і стравоходу.
операція TIPS технічно складна, і проводять її тільки досвідчені рентгенохі- Рург.
В цілому частота ускладнень цього втручання (пошкодження жовчних проток, гемобілія, розрив капсули печінки, пошкодження артерій або ворітної вени, зміщення стента, аритмія, гострий венозний тромбоз, гематома місця пункції) може досягати 20%. Крім того, через один рік після виконання TIPS більш ніж у половини пацієнтів спостерігається енцефалопатія. Вона пояснюється токсичною дією на головний мозок не знешкоджених в печінці продуктів катаболізму, що всмоктуються в кров з кишечника і скидає через шунт в нижню порожнисту вену.
Таким чином, внутрішньосудинні втручання в даний час замінили багато травматичні операції і дозволяють врятувати життя багатьом хворим.