| Головна |
| «« | ЗМІСТ | »» |
|---|
наднирники являють собою невеликі парні залози, розташовані на верхніх полюсах нирок і мають масу від 5 до 7 г (рис. 2.7, а).
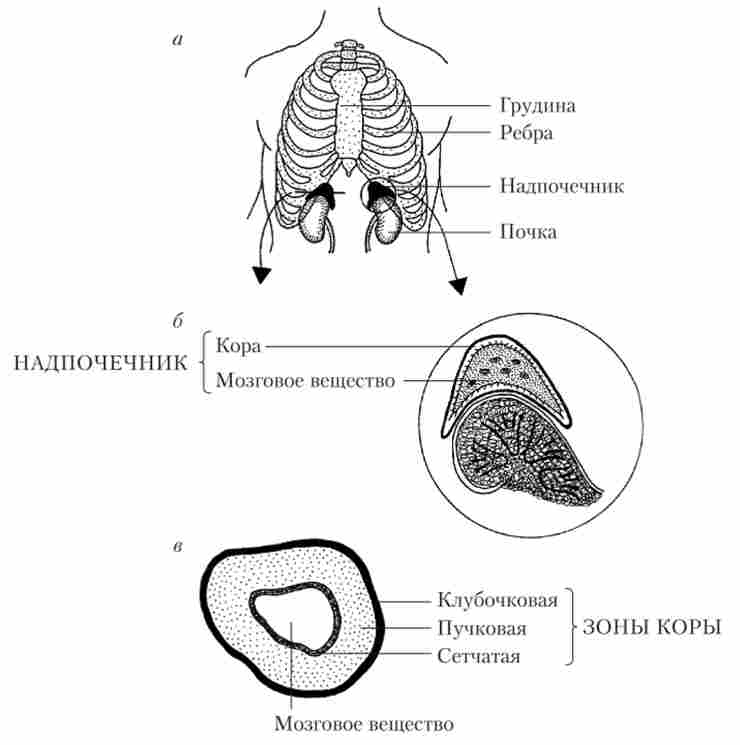
Мал. 2.7. Розташування наднирників в організмі людини (а), Кора і мозкова речовина (Б) і зони кори надниркових залоз (в)
У складі кожного наднирника виділяють два шари, що розрізняються за походженням і набору вироблюваних гормонів. Зовнішній шар називається кірковим і має мезодермальне походження, а внутрішній - мозковим, і являє собою видозмінений симпатичний ганглій, т. Е. Має ектодермальное походження (рис. 2.7, б).
Корковий шар наднирників підрозділяється на три зони: клубочкову, пучкову і сітчасту (рис. 2.7, в). У клубочковой зоні виробляються гормони під загальною назвою мінсралокортікоіди, в пучковій - глюкокортикоїди, в сітчастої - глюкокортикоїди і неактивні статеві гормони. Всі гормони коркового шару мають стероидную природу і об'єднуються під загальним терміном «кортикостероїди».
мінералокортикоїди регулюють в організмі обмін таких життєво важливих елементів, як натрій і калій. Найважливішим за значенням мінера- локортікоідом є альдостероп, основною мішенню гормонального дії якого є нирки, а стимулом до його секреції - АКТГ аденогіпофіза і нирковий ренін. Рецептори до альдостерону знаходяться в цитоплазмі епітеліальних клітин, що вистилають ниркові канальці. Комплекс гормон - рецептор з цитоплазми потрапляє в ядро клітини і викликає синтез білків натрієвих каналів і натрій-калієвого насоса, що збільшує захоплення натрію з сечі і підсилює виведення калію з сечею. Затримка натрію в організмі призводить до затримки води і збільшення об'єму циркулюючої крові. Цей механізм дозволяє нормалізувати об'єм крові при крововтраті або жадобі, причиною чого стали масові дефіцитом води.
серед глюкокортикоїдів основним є кортизол {гідрокортизон), бере участь в регуляції вуглеводного обміну. Цей гормон підсилює каскад біохімічних реакцій, що призводять до утворення глюкози, і гальмує розпад глюкози в периферичних тканинах. Кортизол здатний пригнічувати запальні реакції і пригнічувати імунітет. Крім того, він гальмує проникнення в клітини харчових амінокислот, що може викликати зниження м'язової маси і сповільнити загоєння ран. Кортизол звужує дрібні артеріальні судини і підсилює судинозвужувальну дію НА (перміссівпий ефект). Секреція кортизолу посилюється під дією АКТГ. Тривала секреція АКТГ, крім того, може викликати розростання кори надниркових залоз, збільшуючи кількість клітин, що синтезують і секретують кортизол.
Секреторні клітини сітчастої зони кори надниркових залоз протягом усього життя виробляють чоловічі і жіночі статеві гормони: андрогени і естрогени. Так, наприклад, в сім'яниках виробляється дві третини андрогенів, а одна третина виробляється залозами. Пошкодження кори надниркових залоз, які спостерігаються при туберкульозної інфекції та деяких аутоімунних захворюваннях, призводять до розвитку хвороби Аддісона. При цій тяжкій патології спостерігаються підвищене виведення натрію і води з організму і збільшення концентрації калію в крові. Наслідком такого порушення іонного балансу є м'язова слабкість і зниження маси тіла, погіршення рефлекторної діяльності і пам'яті, зниження розумових здібностей і утруднення концентрації уваги. Зовнішнім ознакою хвороби Аддісона є потемніння шкіри. Воно виникає через посиленого синтезу меланіну (шкірного пігменту) під впливом МСГ гіпофіза. Цей гормон секретується в кров під впливом кортиколиберина гіпоталамуса. Стимулом до викиду кор тіколіберіна є недолік кортикостероїдів в крові, пов'язаний з пошкодженням кори надниркових залоз. Лікується хвороба Аддісона постійним введенням в кров кортикостероїдів.
Як уже зазначалося, зустрічається патологія, пов'язана з гіперфункцією кори надниркових залоз, викликаної підвищеною секрецією АКТГ або корті- коліберіпа. Це захворювання називається синдромом Кушинга, його симптоматика протилежна такої при хворобі Аддісона.
Ще однією патологією, викликаної дисфункцією кори надниркових залоз, є адреногенітальний синдром. Його причиною є вроджене порушення синтезу ферментів, які беруть участь в синтезі кортизолу. Недолік кортизолу надає стимулюючу дію на гіпоталамо-гіно- фізарную регуляторну вісь і призводить до посиленої продукції гіпоталамусом коргіколіберіна і подальшого викиду в кров АКТГ. Але так як синтез кортизолу неможливий, то єдиним результатом цієї реакції стає гиперпродукция інших кортикостероїдів, зокрема андрогенів. Це призводить до розвитку чоловічого фенотипу у дівчаток з нормальним жіночим генотипом. Якщо кора наднирників починає посилено синтезувати андрогени в зрілому віці, це призводить до розвитку оволосненной за чоловічим типом, випадання волосся на голові, збільшення розмірів клітора, зменшення розмірів молочних залоз.
Клітини мозкової речовини надниркових залоз синтезують два гормону, що відносяться до групи катехоламінів (Похідних амінокислоти тирозину), - адреналін і норадреналін. Стимулом до викиду цих гормонів в кров є активація прегангліонарних симпатичних нейронів і виділення з їх закінчень АХ. Така особливість регуляції ендокринної залози пов'язана з її нейрогенним походженням. Хромафині секреторні клітини мозкового шару надниркових залоз виробляють в чотири рази більше адреналіну, ніж НУ, в той час як в постгангліонарних симпатичних закінченнях пропорція зворотна. Адренорецептори є на всіх клітинах організму, але їх ефекти в різних тканинах проявляються по-різному. Викид цих гормонів є важливим компонентом реакції на стрес, яка розвивається при переляку, болі різного генезу, травмах, тривалої фізичної активності і т. Д. Гормони «мобілізують» всі ресурси організму для майбутнього фізичного або розумового напруження: посилюється робота серця, підвищується системний артеріальний тиск, частішає дихання і розширюються бронхи, розщеплюється глікоген печінки і зростає концентрація глюкози в крові, стимулюється розпад жирів. Крім цього, адреналін і НА здатні посилювати збудливість структур ЦНС і адаптувати нервову систему в цілому до стану стресу.
Органи і системи, безпосередньо нс беруть участь в підвищенні фізичного або розумового напруження, під впливом адреналіну або НУ, навпаки, гальмують свою роботу. Так, наприклад, ведуть себе органи шлунково-кишкового тракту. Різноманіття гормональних ефектів катехоламінів пояснюється наявністю для них рецепторів а- і p-типів. У свою чергу, кожен з цих типів рецепторів ділиться на кілька підвидів: al, a2, pi, р2 і т. П. Розширення кровоносних судин скелетної мускулатури при стресі пов'язано з активацією р2-адренорецепторів, а пригнічення моторики шлунково-кишкового тракту - з активацією а-адреноблокатори. Молекула НА відрізняється від молекули адреналіну на одну ОН-групу, але цього достатньо, щоб адреналін мав більш високу спорідненість до p-адренорецепторам, а НА - до a-адренореценторам. Адренорецептори P-типу активують G-білок, що стимулює ферментативну активність АЦ, а А2-адренорецептори через інший G-білок, навпаки, гальмують роботу цього ферменту, в той час як a 1 -адренорецептори, використовуючи ще один підтип G-білка, викликають збільшення внутрішньоклітинної концентрації іонів кальцію, які самі по собі можуть служити вторинними посередниками, регулюючи активність ферментів і канатів.
Дисфункції мозкової речовини надниркових залоз зустрічаються нечасто, проте при розвитку феохромоцитоми (пухлини в цій області) спостерігаються приступообразні збільшення секреції адреналіну, що супроводжуються тими ж симптомами, що і при гипервозбуждении симпатичної нервової системи. При цьому наголошується підйом артеріального тиску - не піддається медикаментозному впливу злоякісна гіпертензія. В такому випадку єдиним способом лікування такого захворювання залишається хірургічний. Значне ураження або адреналектомія (видалення надниркових залоз) здатні приводити до швидкої загибелі організму.
Реакція на дію гормонів мозкового шару надниркових залоз і ефекти збудження симпатичної нервової системи багато в чому подібні. Таким чином, і нервова, і гормональна катехоламінові системи, кожна своїм шляхом, забезпечують існування організму в несприятливих умовах.