| Головна |
| «« | ЗМІСТ | »» |
|---|
На сучасному етапі розвитку медицини в діагностиці захворювань прямої кишки, безумовно, велике значення приділяється сучасним клініко-лабораторних та інструментальних методів дослідження. Вони мають на увазі використання новітніх дорогих технічних засобів, які відкривають широкі перспективи для ранньої і точної діагностики захворювань прямої кишки і промежини. Однак не можна недооцінювати значення клінічних симптомів захворювання, даних анамнезу хвороби, знання яких вже на етапі збору скарг дозволяє припустити той чи інший діагноз. Необхідно кожен раз враховувати індивідуальні особливості конкретного хворого і своєрідність перебігу патологічного процесу у різних людей.
Найчастіше хворі із захворюваннями прямої кишки скаржаться на болі в животі, в області прямої кишки, анального каналу і періанальіой області, на наявність патологічних виділень із заднього проходу (кров, слиз, гній), на порушення пасажу кишкового вмісту, зміна ритму, характеру дефекації, форми калових мас і деякі інші.
Болі в області заднього проходу і промежини характерні для таких захворювань, як анальна тріщина, гострий нарапроктіт, гострий геморой; для ряду станів, що характеризують анально-куприковий больовий синдром, раку анального каналу. Для з'ясування причин, що призвели до розвитку болю, і для оцінки її характеру необхідно визначити інтенсивність і тривалість болю, їх иррадиацию, зв'язок з актом дефекації.
Патологічні виділення з заднього проходу, такі як кров, слиз і гній, - обґрунтований привід для звернення до колоіроктологу.
При геморагії з прямої кишки необхідно: уточнити колір виділеної крові (темна, червона), визначити зв'язок кровотеч з дефекацією (до, під час, після, поза), приблизну кількість крові, що втрачається (сліди на туалетному папері, чайна, їдальня ложка, 1 / 2 склянки, весь унітаз в крові), наявність прожилок або згустків крові в калових масах. Виділення червоної крові після стільця характерно для хронічного геморою. Дуже важливий симптом виділення тільки крові з заднього проходу, без калових мас, коли при позиві на дефекацію замість калу виділяються згустки крові. Це грізна ознака, що свідчить про кровотечу, як правило, з лівих відділів товстої кишки, що може бути пов'язано з раковою пухлиною, виразкою великого поліпа. Прожилки або вкраплення крові в калі можуть бути пов'язані з наявністю пухлини товстої кишки.
Виділення слизу з прямої кишки може бути обумовлено змінами слизової оболонки товстої кишки запального характеру, супроводжувати хронічне виходження назовні внутрішніх гемороїдальних вузлів, а може бути пов'язано з наявністю ворсинчатой пухлини прямої кишки або лівої половини ободової кишки. Нерідко кровяністо- слизові виділення, обумовлені розвитком ракової пухлини прямої кишки, супроводжуються тенезмами - помилковими позивами на дефекацію.
Виділення гною з заднього проходу може бути обумовлено проривом гнійника в просвіт прямої кишки в зв'язку з розвитком гострого іарапрок- тита або пов'язане з формуванням свища прямої кишки, пухлинах прямої кишки.
Хворі можуть пред'являти скарги на освіту у краю заднього проходу якихось утворень, «ущільнень», що може бути обумовлено розвитком зовнішніх гемороїдальних вузлів, анальних поліпів, кондилом, «сторожового горбка» при анальної тріщині, зовнішнього отвору нориці прямої кишки, пухлини і ін . Хворих також турбує виходження з заднього проходу будь-яких утворень, частіше після акту дефекації, що може бути пов'язано з формуванням великих внутрішніх гемороїдальних вузлів, поліпів, пухлин і ін.
Збір анамнезу захворювання, звичайно ж, має надзвичайно велике значення для розуміння причин, які привели до розвитку патологічного процесу в прямій кишці.
При об'єктивному дослідженні хворого із захворюваннями прямої кишки особлива увага приділяється органам травлення.
пальпація живота спрямована на оцінку стану доступних відділів товстої кишки, поруч розташованих органів, пахових лімфовузлів. Спочатку проводиться поверхнева, дбайлива пальпація, яка в основному і дозволяє визначити патологічний осередок, наявність або відсутність перитонеальной симптоматики, зону хворобливості, виявити новоутворення, і лише тільки після цього проводиться глибока пальпація.
Огляд області заднього проходу, промежини і сідничної області проводиться в колінно-ліктьовий позиції або на спині, в положенні як на гінекологічному кріслі, при хорошому локальному освітленні. При цьому пацієнт повинен бути повністю роздягнений нижче пояса. Для позначення локалізації будь-яких патологічних утворень на стінках анального каналу в колопроктологии прийнято правило циферблата годинника, умовно проектується на область заднього проходу, в положенні пацієнта на спині. При цьому верхівка куприка виявляється на 6 годинах але умовного циферблату. Необхідно пам'ятати про це при огляді хворих в колінно-ліктьовий позиції і правильно фіксувати розташування тих чи інших утворень.
Пальцеве дослідження прямої кишки обов'язково для всіх хворих з підозрою на захворювання товстої кишки. Воно передує будь-яким інструментальним, ендоскопічним, рентгенологічним та іншим видам досліджень. Виняток становлять хворі з різко вираженим гіпертонусом анального сфінктера (анальна тріщина) до купірування больового синдрому і зі стриктурами заднього проходу.
Пальцеве дослідження прямої кишки виконують в положенні пацієнта в колінно-ліктьовий позиції, в лівій латеропозіції з зігнутими в тазостегнових і колінних суглобах нижніми кінцівками, на спині, на корточках. Перед дослідженням область заднього проходу і палець в рукавичці рясно змащують вазеліновим маслом, а пацієнт повинен повністю розслабити анальні сфінктери. Вказівний палець в пряму кишку необхідно вводити повільно, акуратно, як би готуючи хворого до цього дослідження.
При цьому оцінюється стан стінок анального каналу і дистального відділу прямої кишки, тонус анальних сфінктерів і м'язів, що складають діафрагму таза, наявність новоутворень (якщо є), їх розмір і локалізація, локальна болючість, а також стан ректовагінальной перегородки. Крім того, в процесі дослідження оцінюється передміхурова залоза у чоловіків і шийка матки у жінок, стан параректаль- ної клітковини (на наявність інфільтратів, абсцесів), характер кишкового вмісту на рукавичці і патологічні домішки (якщо є). У жінок велику користь в інтерпретації даних, можливий зв'язок патологічного утворення з ректовагінальной перегородкою, може допомогти бімануальногодослідження через пряму кишку і через піхву.
В середньому при пальцевому дослідженні можливо визначити новоутворення, що локалізуються до 8-9 см від анокутанной лінії. При використанні положення навпочіпки, коли пацієнт як би «сідає на палець» лікаря, можливо, оцінити більш проксимальні відділи прямої кишки, до 11 - 12 см від анального краю, т. Е. Провести діагностику 2/3 прямої кишки - ніжнеампулярного і среднеампулярного її відділів.
Цінність цього простого дослідження, яке можливо проводити в амбулаторних умовах, важко переоцінити - до 80% пухлин прямої кишки можна діагностувати вже на цьому етапі обстеження.
аноскопія - ендоскопічне дослідження анального каналу та дистального відділу прямої кишки з використанням коротких ендоскопів.
Методика апоскопіі дозволяє оглянути всі стінки анального капала і дистального відділу прямої кишки, оцінити колір слизової, стан внутрішніх гемороїдальних вузлів, патологічні новоутворення цій галузі, візуалізувати внутрішній отвір параректальної свища і інші зміни.
Ректпороманоскопія - обов'язкове дослідження для переважної більшості пацієнтів, які звернулися до колопроктологія. ректоромано скопия проводиться з використанням жорстких ендоскопів різного діаметру і довжини. Максимально можливе оглянути до 30 см товстої кишки, т. Е. Всю пряму і дистальну частину сигмовидної кишки.
Тубус ректоскопа з введенням в нього обтуратором рясно змащують вазеліновим або будь-яким іншим інертним маслом. В колінно-ліктьовому або колінно-плечовому положенні хворого акуратно, повільно, обертальним рухом вводять апарат в пряму кишку на 4-5 см, видаляють обтуратор і приєднують окуляр. Всі подальші маніпуляції виконуються строго під візуальним контролем.
Тубус ректоскопа просувають в проксимальні відділи кишки, періодично інсуффліруя повітря, слідуючи за її вигинами і огинаючи складки. Не слід будь-що-будь оглядати кишку на всю довжину ректоскопа. При появі виражених болів щоб уникнути пошкодження кишки дослідження потрібно припинити. Ретельний огляд стінок товстої кишки зазвичай проводять при виведенні ендоскопа. Лікар оглядає всю поверхню слизової оболонки, оцінюючи її колір, складчастість, вираженість судинного малюнка, її рухливість, діаметр, кровоточивість слизової оболонки, расправляемость кишки при іпсуффляціі повітря, наявність або відсутність патологічних новоутворень, їх розмір, локалізацію. Через тубус ректоскопа проводиться біопсія утворень за допомогою біопсійної щипців, забір матеріалу для цитологічного дослідження, елсктроексцізія поліпів. В даний час крім традиційних використовуються безобтураторние Ректоскопи різних діаметра і довжини. Крім цього, існує можливість виконувати відеоректоскопія з візуалізацією картинки на екрані монітора.
Колопоскопія - провідний метод дослідження товстої кишки (див. гл. 14) за допомогою ендоскопічного обладнання, яке дозволяє оглянути і оцінити всі її відділи. Сучасні колоноскоіи засновані на цифровий методикою передачі інформації з відображенням «картинки» на екран монітора, з можливістю наблизити і збільшити зображення тканин локального ділянки органу в кілька разів, а збільшувальна {Zoom-) ендоскопія дозволяє домогтися дозволу зображення до рівня гістологічного дослідження.
Всі сучасні колопоскопи оснащені одним або двома біопсійного каналами, через які за допомогою спеціальних щипців і петель проводиться біопсія тканин для дослідження, елсктроексцізія поліпів, фарбування утворень, коагуляція кровоточивих судин і тканин та ін. Колоноскопи бувають різної довжини, від 160 до 200 см.
В даний час ще використовуються і фіброволоконний ендоскопи, однак можливості їх обмежені і якість переданого зображення нижче.
Безумовно, інформативність ендоскопічного дослідження багато в чому залежить від якості підготовки товстої кишки. Для цього застосовують препарати з використанням розчинних поліетіленгліколей (фліт, фортране).
ультразвукова колопоскопія дозволяє отримати додаткову інформацію про патології ободової і прямої кишок. Вона використовується для диференціальної діагностики пухлинних і запальних утворень як в самій кишці, так і в навколишніх її тканинах.
Однак слід зазначити, що методика дослідження вельми трудомістка, тривала, вимагає хорошої підготовки товстої кишки, проводиться після виконання фіброколоноскопії, при якій і виявляються важкі для інтерпретації освіти. До того ж вартість комплекту обладнання для ендосонографії товстої кишки досить висока, тому широкого поширення в практичній колопроктологии ця методика поки не отримала.
іригоскопія була описана в гл. 14.
проктографію - рентгеноконтрастное дослідження прямої кишки, яке виконують для визначення стану прямої кишки і ректосіг- моідного відділу. Її призначають також з метою контролю спроможності швів ілео- або колоректального анастомозу і при реконструктивних операціях на прямій кишці.
балонна проктографію - рентгеноконтрастное дослідження за допомогою еластичного балона, введеного в пряму кишку. Це дослідження проводиться для визначення стану м'язів тазового дна, ректовагінальной перегородки (ректо- целе) і для визначення евакуаторної здатності прямої кишки.
Для проведення дослідження в пряму кишку встановлюють еластичний балон. Конструкцію розміщують таким чином, щоб дистальний її відділ знаходився в анальному каналі. У рентгенівському кабінеті хворий (хвора) сидить на спеціальному рентгенонеконтрастном стільці. У балон вводять водну суспензію сульфату барію об'ємом 150 мл і виконують перший знімок. Потім пацієнта (пацієнтку) просять напружитися, імітуючи акт дефекації для евакуації балона з кишки. При цьому проводять серію знімків (краще використовувати рентгенокінематографію), спостерігаючи на екрані монітора за виходженням балона з прямої кишки. Оцінку стану м'язів тазового дна проводять за визначенням аноректального кута, який залежить від тонусу лонно-ректального м'яза. Його вимірюють між проведеною віссю прямої кишки і віссю анального каналу, спочатку в спокої (на першому рентгенівському знімку), а потім при напруженні. У нормі (в спокої) аноректальний кут дорівнює 92 ° (+ 1,5 °), при напруженні - 137 ° (+ 1,5 °). Оцінюють і стан (пролабирование) ректовагінальной перегородки.
дефекографія - рентгенологічне дослідження евакуаторної здатності прямої кишки з використанням рентгеноконтрастного речовини. Хворому (хворий) в пряму кишку вводять густий водний розчин сульфату барію об'ємом 150 200 мл. У рентгенівському кабінеті, сидячи на спеціальному рентгенонеконтрастном стільці, пацієнт (пацієнтка) починає тужитися, імітуючи акт дефекації, і при цьому проводиться рентгенокінематографічна запис. Під час цього дослідження оцінюють стан ректовагінальной перегородки (виявляють ректоцеле і «обструктивную дефекацію»), визначають структурні аномалії і функціональні параметри прямої кишки. Наступним етаном слід виміряти кількість евакуйованого барію, і з цього обсягу проводять кількісну оцінку евакуаторної здатності прямої кишки. Використовуються також радіонуклідна і MPT-методики Дефекографія.
МРТ-дефекографія проводиться для визначення евакуаторної здатності прямої кишки, стану м'язів тазового дна, положення матки і сечового міхура, ректовагінальной перегородки (ректоцеле). У пряму кишку вводять 200 мл рентгеноконтрастної гелю і виконують першу серію томограм. Під час МРТ пацієнт (пацієнтка) починає натуживаться і пробує евакуювати гель з кишки, імітуючи акт дефекації. В цей період проводиться друга серія томограм. Порівнюючи отримані дані, оцінюють стан м'язів тазового дна, зміни ректовагінальной перегородки (ректоцеле, ентероцеле, цистоцеле), опущення матки, уретри, величину аноректального кута.
фістулографія (Рис. 15.1) - рентгеноконтрастное дослідження через зовнішній отвір свища. Введення в свищ рентгеноконтрастних, в тому числі водорозчинних, речовин (кардіотраст, йодоліпол, урографін і ін.) З подальшою поліпроекціонной рентгенографией - для виявлення зв'язку норицевого ходу з просвітом прямої або ободової кишки, що оточують її органами і тканинами. При цьому визначають напрямок норицевого ходу, його протяжність і розгалуженість. Методика часто використовується для диференціальної діагностики захворювань пара- ректальної клітковини і крижово-куприкової області (свищі прямої кишки, епітеліальні куприкова ходи).
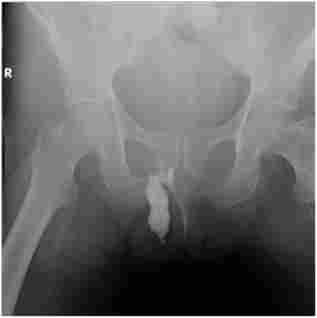
Мал. 15.1. Фістулографія (свищ прямої кишки з Параректальним затекло)
Введення контрастної речовини в свищевой хід здійснюється лікарем в рентгенівському кабінеті.

Мал. 15.2. Апарат для проведення аноректальної манометр
Функціональні методи дослідження проводяться для оцінки моторної, резервуарний, евакуаторної, запирательной, сенсорної функцій прямої та ободової кишок, а також скорочувальної і нервово-рефлекторної діяльності запирательного апарату прямої кишки. Оцінка тоничної і скоротливої активності м'язів сфінктерного апарату прямої кишки в сучасних умовах проводиться за допомогою спеціальних діагностичних комплексів - поліграфів, що забезпечують багатоканальну реєстрацію тиску за допомогою відкритих перфузіон- них катетерів, з подальшою комп'ютерною обробкою даних (рис. 15.2).
Визначають ректоанального інгібіторний рефлекс, проводять ректотоіобаллонометрію з визначенням тиску і фізіологічного обсягу першого і імперативного позовів (оцінка резервуарний функції прямої кишки), якісну і кількісну оцінку евакуаторної функцій прямої кишки.
Таким чином, для постановки правильного діагнозу існує багато додаткових інструментальних і апаратних методів дослідження, але клінічні дані і результати об'єктивного дослідження (докладніше про них буде сказано далі) часом мають велике значення для постановки правильного попереднього діагнозу і призначення необхідних досліджень.