| Головна |
| «« | ЗМІСТ | »» |
|---|
Геморой - це широко поширене захворювання дорослого населення індустріально розвинених країн. Встановлено, що у людей старше 40 років симптоми геморою виявляються в 60-70% випадків. На частку геморою в структурі колопроктологічних захворювань припадає близько 40%.
Гемороїдальні вузли формуються з кавернозної тканини під впливом деяких факторів. Ця кавернозна тканину закладається на сьомий-восьмий тижні ембріонального розвитку в підслизовому шарі дистального відділу прямої кишки, на рівні морганіевих стовпів і під періанальній шкірою, і має деякі особливості будови. Як уже зазначалося, артеріальний кровопостачання кавернозна тканину отримує з непарної верхньої ректальної артерії (а. rectalis superior), Парних середніх ректальних (аа. rectales mediae) і нижніх ректальних артерій {Аа. rectales inferiores).
Венозні сплетення з'єднуються між собою густий розгалуженої судинної мережею, формуючи безліч портокавальних анастомозів.
Особливість будови кавернозної тканини (рис. 15.5 на кольоровій вкладці) полягає в тому, що дрібні кінцеві артерії (равликів) не розпадаються на капіляри, а закінчуються в кавернозному венозній освіті (кавернозне тільце). Від каверни відходять венули, по яких відтікає вже венозна кров. Розмір каверн різний, від 1 до 5 мм, і вони можуть збільшуватися в розмірах. Каверни, оточені з усіх боків густою мережею м'язових Волоконцев і сполучнотканинними структурами, прийнято називати кавернозной тканиною. Таке анатомічна будова кавернозної тканини дозволяє їй швидко збільшуватися в розмірах, а потім зменшуватися до вихідного стану. У цьому полягає її дуже важлива функція - допомагати сфінктерного апарату прямої кишки утримувати кишкове вміст.
У більшості людей кавернозна тканину розташовується у проксимального краю анального каналу і під періанальній шкірою на 3, 7 і 11 ч умовного циферблата (в положенні хворого на спині).
Патогенез. Основу розвитку геморою складають два патогенетичних фактора - судинний і механічний. Судинний фактор пов'язаний з дисфункцією артеріальних і венозних судин, що забезпечують приплив артеріальної і відтік венозної крові з кавернозних тілець. Артеріовенозні шунти і прекапілярні сфінктери цих судин здатні реагувати на різні гормональні, нейрогуморальні, температурні і інші фізіологічні чинники. Це призводить до надмірного припливу артеріальної крові в кавернозне тільце і сповільненого, утрудненого відтоку венозної крові.
Механічний фактор пов'язаний з розвитком дистрофічних, дегенеративних процесів в м'язах і зв'язках, що утримують кавернозную тканину. Втрата еластичності цих структур призводить до їх розтягування, зміщення гемороїдальних вузлів в дистальному напрямку, збільшення їх у розмірах, застою венозної крові і більшому розширенню кавернозних вен. У міру прогресування цих факторів відбувається розрив опорних зв'язок і м'язів, що проявляється випаданням гемороїдальних вузлів з анального каналу.
До факторів, що призводять до розвитку геморою, відносяться: запори, тривалі потуги, формування та евакуація великого, сухого калового грудки, тривала діарея, зловживання міцним алкоголем, гострою і жирною їжею, тривалий сидяче положення, значні фізичні навантаження, деякі види спорту (кінний, велосипедний, мотоциклетний), вагітність і пологи, спадковість і ін.
Класифікація. Більшість колопроктологів Росії і Європи в своїй практичній роботі користуються класифікацією хронічного геморою, запропонованої Майклом Генрі і Майклом свошу. Вони виділили чотири стадії хвороби:
I - виділення червоної крові з заднього проходу без випадання гемороїдальних вузлів;
II - випадання гемороїдальних вузлів з самостійним вправлення їх в анальний канал (з кровотечею або без кровотечі);
III - періодичне випадання гемороїдальних вузлів і необхідність їх ручного вправляння в анальний канал (з кровотечею або без кровотечі);
IV - постійне випадання гемороїдальних вузлів разом зі слизовою оболонкою прямої кишки, неможливість їх вправлення в анальний канал за допомогою ручного посібники (з кровотечею або без кровотечі).
За формою розрізняють внутрішній, зовнішній і комбінований геморой.
Гострий геморой - це ускладнення хронічного, при якому формується тромбоз кавернозної тканини.
Клінічна картина. Слово «гемморой» походить від грец. агрорроц (еморроіс) і дослівно перекладається як «витікання крові». Таку назву відображає тільки один клінічний ознака хвороби - кровотеча.
Геморой може починатися поступово, з деяких провісників. Це неприємні відчуття в області заднього проходу, відчуття чужорідного тіла, сухості і потертості, легкий анальний свербіж. Тривалість продромального періоду може бути різною, від декількох тижнів до декількох місяців. Ці симптоми спостерігаються у 15% пацієнтів.
Найяскравішим проявом хвороби виявляється гемороїдальні кровотечі, яке зустрічається в 60-65% випадків. Як правило, кров виділяється після акту дефекації у вигляді крапель червоного кольору або розбризкується по стінках унітазу. Інтенсивність геморагії може бути різною - від слідів на калі або папері до масивних кровотеч. При тривало існуючій (навіть невеликий) геморагії може розвинутися анемія, що вимагає лікування. Іноді кров виділяється поза актом дефекації, кров може бути темно-червоного кольору, зі згустками. Механізмом кровотечі виступає травма дистрофично зміненої слизової гемороїдальних вузлів при проходженні щільних калових мас, потугах або випаданні внутрішніх гемороїдальних вузлів.
Наступне по частоті прояв геморою - випадання з анального каналу внутрішніх гемороїдальних вузлів, що зустрічається у 40-45% хворих. Причиною випадання служить розтягнення, а в пізніх випадках і розрив опорних елементів - зв'язок Паркса і м'язи Трейца. До цього призводять дегенеративно-дистрофічні зміни зв'язкового апарату.
Ще один симптом хвороби, який приводить пацієнта до лікаря, - це анальний свербіж. Причиною його може бути запалення стінок анального каналу і періанальіой шкіри з появою мікротріщин, шкірних екскоріацій, куди потрапляють бактерії калу, що викликають анальний і періаналь- ний свербіж. Часто его пов'язане з випаданням внутрішнього гемороїдального вузла, виділенням слизу і попаданням її на неріанальную шкіру. Анальний свербіж зустрічається у 10-12% пацієнтів.
Болі виникають при гострому геморої або при розвитку анальної тріщини на тлі хронічного випадання внутрішніх гемороїдальних вузлів. Біль пов'язана з подразненням дефекту стінки анального каналу і розвитком спазму внутрішнього сфінктера.
Діагностика. Огляд пацієнтів проводиться на оглядовому кріслі, в колінно-ліктьовому положенні або на спині, з приведеними до живота і розведеними нижніми кінцівками, при хорошому локальному освітленні. Для того щоб правильно поставити діагноз, після збору анамнезу необхідно виконати: пальцеве дослідження прямої кишки, аноско- пию, ректороманоскопию, клінічний аналіз крові.
При сумніві в діагнозі для виключення інших захворювань товстої кишки показано проведення колоноскопії.
Диференціальна діагностика. Симптоми геморою можуть «маскуватися» під більш грізні захворювання товстої кишки. Необхідно з усією ретельністю виключити всі можливі ураження з урахуванням онкологічної настороженості перед постановкою остаточного діагнозу геморою. Необхідно проводити диференційну діагностику з метою виключення таких захворювань: рак прямої кишки і анального каналу, доброякісні пухлини анального каналу і прямої кишки, неспецифічний виразковий коліт і хвороба Крона, ендометріоз, випадання прямої кишки і випадання слизової оболонки прямої кишки, анальна тріщина, гіпертрофія анальних сосочків , солітарна виразка прямої кишки.
Лікування. В консервативному лікуванні геморою слід виділяти два паралельні напрями - загальне і місцеве.
загальне лікування направлено на ліквідацію основних етіологічних чинників, які призводять до розвитку цього захворювання:
місцеве лікування направлено на ліквідацію кровотечі, больового синдрому, тромбозу вузлів, запалення анально-періанальних тканин і профілактику ускладнень.
Тактика і підходи до консервативного лікування гострого і хронічного геморою різні зважаючи на різні завдань, що стоять перед лікарем. Безумовно, при гострому геморої показано консервативне лікування, і в цей період хвороби проводити операцію не слід. При I ступеня гострого геморою і невеликих термінах захворювання можливо виконати видалення тромбу, що дозволить полегшити перебіг хвороби.
Загальне лікування. Фізіологічним вважається, якщо спорожнення прямої кишки відбувається щодня або один раз на дві-три доби. При цьому вміст кишки має бути м'яким і еластичним, що виключає травму анального каналу і анатомічних структур, що знаходяться в ньому. Для цього слід приймати не менше 2-2,5 л рідини на добу. Пацієнти повинні постійно і регулярно вживати продукти, що містять велику кількість клітковини: фрукти, ягоди, овочі, харчові волокна і т. Д., А також кисломолочні продукти. Необхідно значно зменшити споживання (або повністю виключити їх з раціону) борошняних виробів, рафінованих вуглеводів, солодощів.
Для нормалізації діяльності артеріовенозних анастомозів застосовують препарати для лікування хронічної венозної недостатності. Їх дія спрямована на поліпшення відтоку крові з гемороїдальних вузлів, зменшення набряку, поліпшення лімфатичного дренажу, купірування больового синдрому.
Місцеве лікування. При хронічному перебігу геморою місцеве лікування спрямоване на купірування геморагії з кавернозної тканини. Призначають препарати для лікування хронічної венозної недостатності, свічки, що володіють гемостатичними властивостями, мазі, що стимулюють репаративні процеси в слизовій оболонці.
При гострому геморої лікування спрямоване на купірування больового синдрому, поліпшення венозного відтоку і мікроциркуляції в кавернозної тканини, лізис тромбу, купірування запалення, профілактику гнійно-некротичних ускладнень. Для цих цілей використовують комбіновані препарати у вигляді мазей і свічок, що містять гормони місцевої дії, антикоагулянти, водорозчинні лініменти з антибіотиками, нсстероідних протизапальні засоби.
Практикуючий лікар повинен пам'ятати, що кавернозна тканину - це нормальна, природна анатомічна структура, яка призначена допомагати сфінктерного апарату прямої кишки утримувати кишкове вміст, і її не слід видаляти за відсутності яскраво виражених клінічних симптомів геморою. Епізодично виникають нерясні гемороїдальні кровотечі, що не позначаються на фізичному стані пацієнтів і не порушують звичний спосіб життя хворого, часто проходять самостійно або після прийому лікарських препаратів і не служать показанням до операції. У такій ситуації нормалізація консистенції і транзиту калових мас через анальний канал і призначення препаратів для лікування хронічної венозної недостатності може призвести до стійкої і тривалої ремісії хвороби.
У повсякденну практику колопроктологів вже міцно вкорінилися малоінвазивні способи лікування геморою. Їх переваги: мала інвазивність і можливість застосування в амбулаторних умовах, без втрати працездатності. Вони досить ефективні при початкових стадіях захворювання і супроводжуються невеликим числом ускладнень.
До найбільш часто використовуваних малоінвазивним методам ставляться:
Показанням до проведення малоінвазивних хірургічних втручань служить неускладнений внутрішній геморой I-II стадій.
До протипоказань відносяться: поєднання геморою з анальної тріщиною, свищі прямої кишки, запальні захворювання анального каналу та промежини, гострий геморой.
Лігування гемороїдальних вузлів латексними кільцями. Безпосередньо лігування гемороїдальних вузлів (рис. 15.6 на кольоровій вкладці) відбувається за допомогою латексного кільця, яке має гарну еластичність і забезпечує рівномірне, постійне здавлення тканин. Гемороїдальних вузол втягують у втулку лігатора, після чого на його підставу скидають латексну лігатуру. Відторгнення гемороїдального вузла разом з лігатурою відбувається через 3-5 днів після маніпуляції. На місці відірваного гемороїдального вузла утворюється сполучнотканинний рубець. Кільце має віджимати тільки ніжку вузла, не захоплюючи тканин, розташованих нижче аноректальної лінії. Ефективність методики становить понад 80%.
Склеротерапія. Детергенти - найбільш ефективні та безпечні флебо- склерозуючі хімічні речовини. В основі їх механізму дії лежить здатність викликати коагуляцію білків ендотелію і десквамацію епітелію. Детергенти надають місцеве вплив на судинну тканину і не призводять до системного тромбоутворення. Показання для проведення склеротерапії: внутрішній геморой I-II стадій; триваюче кровотеча з гемороїдальних вузлів, часті рецидиви гемороїдальних кровотеч. Суть методики склерозування полягає у введенні препарату в товщу гемороїдального вузла за допомогою спеціально вигнутою голки з обмежувачем. Склеротерапія гемороїдальних вузлів найбільш ефективна при I стадії геморою. Чим пізніша стадія захворювання - тим більше число рецидивів.
Інфрачервона фотокоагуляція. Метод відрізняється своєю простотою, коротким часом дії і застосовується при I стадії внутрішнього геморою, а також для зупинки гемороїдального кровотечі. Принцип дії фотокоагулятора полягає в тому, що інфрачервоний світловий потік фокусується і по световоду направляється в кавернозную тканину. Наконечник світловода пропускає інфрачервоне світло, який, проникаючи в гемороїдальних вузол, перетворюється на теплову енергію. Внаслідок цього відбувається коагуляція підслизових структур з розвитком некробіотичні процесів в ендотелії судин, що призводить до зменшення кровонаповнення кавернозної тканини. Глибина некрозу залежить від тривалості впливу.
Шовні лігування гемороїдальних артерій під контролем ультразвукової допплерометрії. Це порівняно нова малоінвазивна методика. Спосіб залучає простотою виконання і цілеспрямованим впливом на етіологічний фактор розвитку геморою. Метод заснований на ідентифікації гемороїдальних артерій за допомогою ультразвукової допплерометрії з подальшим прошиванням їх атравматичної голкою з ниткою і лігуванням 8-образними швами. Для діагностичної допплерометрії використовується ультразвуковий хірургічний апарат з перетворювачем звуку і аноскоп з вмонтованим в нього допплеровским датчиком. Методика найбільш ефективна при II-III стадіях геморою. Дезартерізація гемороїдальних вузлів під контролем ультразвукової допплерометрії з мукопек- сией - перспективний малоінвазивний метод лікування геморою.
Електрокоагуляція гемороїдальних вузлів. Одна з сучасних малоінвазивних методик, заснована на принципі діатермічним впливу електричного струму шляхом проведення його через провідник на слизисто-підслизисті структури. Шляхом теплового і хімічного впливу на кавернозную тканину відбувається некроз її з подальшим фіброзом і утворенням рубцевої сполучної тканини. Показання для проведення даної методики: внутрішній геморой I-II стадій.
На закінчення слід сказати, що накопичений особистий досвід застосування різних малоінвазивних методик, спостереження за пацієнтами і аналіз віддалених результатів лікування таких хворих показав, що ці методики найбільш ефективні при початкових стадіях геморою. При III і IV стадіях захворювання доцільно проводити оперативне лікування. Малоінвазивні методики при пізніх стадіях геморою можуть бути застосовані для зупинки гемороїдального кровотечі, що може бути першим етапом подальшого радикального лікування таких хворих, а також у літніх, соматично обтяжених пацієнтів з паліативної метою. Однак поєднання різних способів лікування дозволяє розширити показання до їх застосування. Безумовно, достоїнствами малоінвазивних методик служать простота застосування, невелике число ускладнень, мала травматичність, хороша переносимість процедури, можливість їх використання в амбулаторних умовах, що економічно вигідно в сучасних умовах страхової медицини.
Хірургічне лікування. В даний час в Росії найпоширенішим методом лікування геморою є геморроїдектомія. Застосовують методику, спрямовану на висічення основних колекторів кавернозної тканини. Ця операція найбільш часто виконується в двох модифікаціях.
Одні хірурги застосовують «закриту» геморроідектомію (методика Фергюсона), коли після видалення гемороїдального вузла, прошивання і перев'язки судинної ніжки слизова оболонка вшиваються наглухо безперервним швом розсмоктується ниткою (рис. 15.7).
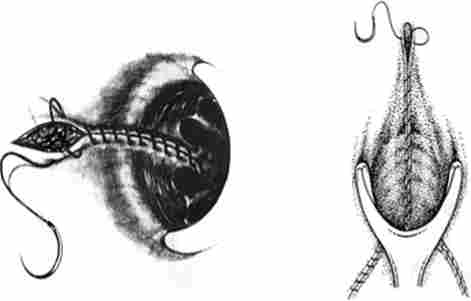
Мал. 15.7. Схема геморроідектоміі по Фергюсону
Інші колопроктологии використовують «відкриту» методику Миллиган - Моргана. Вони не відновлюють цілісність слизової оболонки прямої кишки, залишаючи цільну шкірно-слизову смужку тканин між посіченими гемороїдальними вузлами (рис. 15.8).
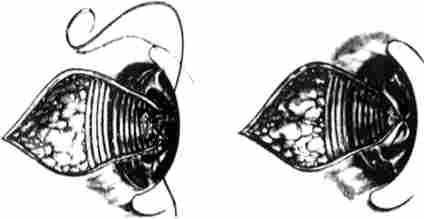
Мал. 15.8. Схема геморроідектоміі по Міллігану - Моргану
Кожна модифікація геморроїдектомії має свої переваги і недоліки. У зв'язку з розвитком нових технологій і розробкою сучасних апаратів їх стали використовувати при виконанні операцій з приводу геморою з метою зменшення числа післяопераційних ускладнень і скорочення термінів реабілітації пацієнтів після операції. Поряд з електрокоагулятором найбільш часто застосовують ультразвукової диссектор, електротермічну систему LigaSure, радіо- хвильової скальпель. В останні роки поширення набув метод циркулярної резекції ділянки слизисто-підслизового шару дистального відділу прямої кишки за допомогою циркулярного зшиває апарату (метод Лонго).
Циркулярна резекція ділянки слизисто-підслизового шару дистального відділу прямої кишки за допомогою циркулярного зшиває апарату. Ця операція відрізняється від інших методів оперативного лікування хворих гемороєм тим, що гемороїдальні вузли не видаляються. За рахунок циркулярного висічення ділянки слизової оболонки дистального відділу прямої кишки за допомогою циркулярного зшиває апарату відбувається проксимальное підтягування гемороїдальних вузлів і фіксація їх в анальному каналі (рис. 15.9). При цьому відбувається перетин термінальних гілок гемороїдальних артерій, що призводить до значного зниження кровонаповнення кавернозних сплетінь. Все це обумовлює купірування клінічних проявів геморою після цієї операції. Метод запропонував в 1998 р італійський хірург А. Лонго.
Показаннями для даного виду оперативного втручання служать геморой 111 стадії з випаданням вузлів, але без вираженого зовнішнього компонента. Протипоказанням - запальні захворювання анального каналу та промежини, свищ прямої кишки, анальна тріщина, випадання тільки одного гемороїдального вузла.
Переваги апаратної геморроідопексіі: мала травматичність і невелика тривалість операції, виражений післяопераційний больовий синдром, короткі терміни реабілітації пацієнтів. Незважаючи на широку поширеність даної методики за кордоном, в Росії ця операція виконується порівняно рідко. Стримуючим фактором є висока вартість зшиває апарату.
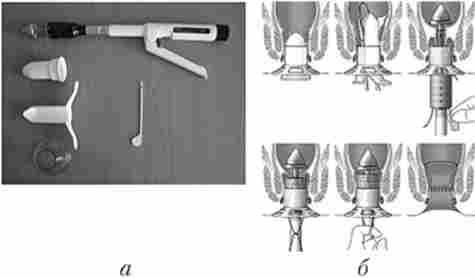
Мал. 15.9. Циркулярна резекція ділянки слизисто-підслизового шару дистального відділу прямої кишки за допомогою циркулярного зшиває апарату:
а - апарат і його приналежності; б - схема етапів операції по Лонго
Після операції Лонго гемороїдальні вузли залишаються фіксованими в анальному каналі, але повернення клінічних проявів хвороби у віддалені терміни спостереження не відбувається.
Отже, сучасні можливості хірургічного лікування хворих на хронічний геморой значні. Арсенал методів впливу на це поширене захворювання великий. Важливо не пристосовувати наявний в клініці якийсь один спосіб лікування до всіх стадій геморою. Потрібно вміло визначати показання до лікування і в залежності від стадії захворювання вибирати найбільш підходящий спосіб. Слід пам'ятати, що малоінвазивні методи лікування, на які охоче погоджуються пацієнти в амбулаторних умовах, найбільш ефективні при початкових стадіях геморою. При розвитку захворювання, а також при поєднанні геморою з іншими захворюваннями анального каналу і гтраректальной клітковини показано хірургічне лікування.